Рак миндалин (Tonsil cancer) — это злокачественная опухоль, которая развивается в тканях миндалин или других областях глотки. Заболевание может проявляться трудностями при глотании, ощущением инородного тела и болью в горле .
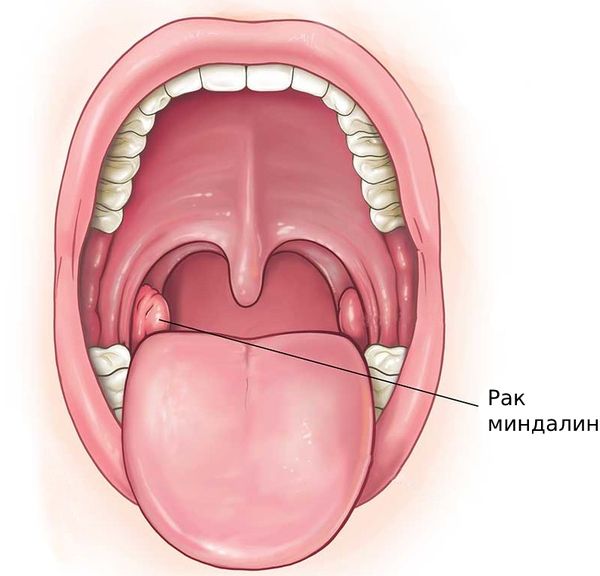
Рак миндалин
Рак миндалин — это самый частый вид рака ротоглотки. За последние 40 лет уровень заболеваемости им резко возрос, что объясняется распространением вируса папилломы человека (ВПЧ) .
Основные причины рака миндалин:
- курение, особенно в сочетании с употреблением крепкого алкоголя;
- жевание различных смесей (насвая, бетеля и т. д.);
- ионизирующее облучение;
- ВПЧ, особенно 16-й и 18-й типы .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы рака миндалин
Пациенты чаще всего жалуются на следующие симптомы:
- дискомфорт при глотании и боль в горле, что может быть ошибочно принято за проявления тонзиллита и сопровождаться безуспешным лечением;
- боли, отдающие в ухо или часть головы со стороны поражения;
- гнилостный запах изо рта;
- проблемы с жеванием и проглатыванием пищи из-за спазма крыловидных мышц, в связи с которым становится тяжело открывать рот;
- сгустки крови или гноя в слюне ;
- отёк и боль в шее .
Возникновение одного или нескольких из перечисленных симптомов ещё не означает, что у человека развился рак, но при их появлении важно не откладывать визит к врачу.
Патогенез рака миндалин
Миндалины, или гланды, состоят из лимфоидной ткани и задерживают патогенную флору, которая попадает в организм воздушно-капельным путём. Вместе с другими лимфоидными образованиями носо- и ротоглотки миндалины образуют глоточное лимфатическое кольцо — кольцо Пирогова — Вальдейера.
Лимфоидное кольцо Пирогова — Вальдейера
Основные факторы патогенеза:
- Курение. В табачном дыме содержатся канцерогены, которые повышают вероятность развития рака.
- Алкоголь. Повреждение генетического материала клеток связано с действием ацетальдегида, в который превращается алкоголь в организме. Ацетальдегид токсичен — он повреждает ДНК клеток и препятствует восстановлению.
- ВПЧ, особенно 16-й и 18-й типы. Этот вирус способен изменять структуру ДНК здоровых клеток, из-за чего со временем они становятся злокачественными и превращаются в раковую опухоль .
Перечисленные факторы нарушают тканевый гомеостаз, т. е. равновесие внутри тканей. В норме в них поддерживается баланс между пролиферацией и апоптозом — размножением и гибелью клеток. При опухолевом росте преобладает пролиферация, вызванная изменением определённых генов: протоонкогенов, антионкогенов и генов, контролирующих апоптоз.
В нормальном состоянии протоонкогены регулируют рост и развитие клеток. Если эти гены подвергаются мутациям, то они могут превратиться в онкогены. Активированные онкогены способны стимулировать ненормальное клеточное деление. Антионкогены обычно подавляют такое деление и предотвращают развитие рака. Мутации или потеря функции антионкогенов могут снизить их способность контролировать рост и деление клеток, что также способствует развитию рака.
Курение, алкоголь, ВПЧ и другие факторы могут усилить или изменить работу протоонкогенов (превратить их в онкогены) и/или инактивировать антионкогены.
Таким образом, раковый процесс в миндалинах начинается с роста патологических клеток, которые заменяют нормальные клетки. Затем опухоль быстро распространяется на другие близлежащие структуры, могут вовлекаться шейные лимфоузлы.
Классификация и стадии развития рака миндалин
Всемирная организация здравоохранения (ВОЗ) выделяет два варианта рака миндалин, которые зависят от наличия или отсутствия в организме вируса папилломы человека:
- ВПЧ-позитивный. Опухоль растёт изнутри (эндофитный рост), поэтому у новообразования более рыхлая структура.
- ВПЧ-негативный. Опухоль развивается снаружи (экзофитный рост) — сначала клетки поверхностного эпителия изменяются, ороговевают и становятся более твёрдыми (предрак), а потом злокачественными .
Стадии опухолевого процесса оценивают по системе TNM:
- T — объём первичной опухоли;
- N — поражение лимфоузлов;
- М — наличие или отсутствие отдалённых метастазов.
Классификация TNM позволяет врачу определить стадию рака, предположить прогноз и подобрать лечение.
Объём первичной опухоли (Т):
- T1: опухоль меньше 2 см в диаметре.
- T2: опухоль больше 2 см, но меньше 4 см.
- T3: опухоль больше 4 см или поражает язычную поверхность надгортанника.
- p16-отрицательные опухоли. Дальше стадии разнятся в зависимости от наличия белка p16, который вырабатывают клетки, инфицированные ВПЧ.
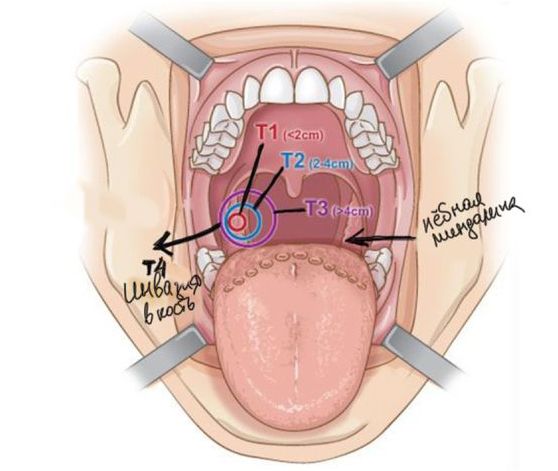
Распространённость опухоли
p16-положительные опухоли (Т4) и p16-отрицательные опухоли (Т4a + Т4b):
- Т4: умеренно-распространённый или распространённый локальный процесс c поражением гортани, поверхностных мышц языка, медиальной крыловидной мышцы, твёрдого нёба или нижней челюсти.
- Т4a: умеренно-распространённый процесс — опухоль поражает гортань, поверхностные мышцы языка, твёрдое нёбо, нижнюю челюсть и медиальную крыловидную мышцу, которая cоединяет основную кость черепа c нижней челюстью.
- Т4b: распространённый локальный процесс — опухоль поражает латеральную крыловидную мышцу (расположенную в подвисочной ямке черепа), крыловидную кость, боковую стенку носоглотки, основание черепа или окутывает сонную артерию.
Вовлечение лимфоузлов (N)
p16-отрицательные опухоли:
- N0: в региональных лимфоузлах нет метастазов;
- N1: поражён узел на той же стороне, размер метастаза меньше 3 см;
- N2a: поражён узел на той же стороне, метастаз больше 3 см, но меньше 6 см;
- N2b: затронуты несколько узлов на той же стороне, метастаз меньше 6 см;
- N2c: метастазы в лимфоузлах с обеих сторон или с противоположной стороны;
- N3a: один узел размером больше 6 см;
- N3b: один или несколько узлов с внекапсулярным распространением — опухоль выходит за пределы капсулы лимфоузла и распространяется на окружающие ткани.
p16-положительные опухоли:
- N0: в региональных лимфоузлах нет метастазов;
- N1: поражён узел на той же стороне, размер метастаза меньше 6 см;
- N2: метастазы в лимфоузлах с обеих сторон или с противоположной стороны размером менее 6 см;
- N3: метастазы больше 6 см.
Наличие отдалённых метастазов (M):
- M0: нет отдалённых метастазов;
- М1: имеются отдалённые метастазы.
После оценки TNM показатели суммируются и определяется общая стадия рака: I, II, III, IV. Чем она выше, тем запущеннее процесс.
Осложнения рака миндалин
Рак миндалин может распространиться на другие анатомические структуры: кости, основание черепа и медиальную крыловидную мышцу, что сопровождается височной болью, спазмом жевательных мышц, затрудняющим открывание рта, и другими симптомами. Прогноз в таких случаях неблагоприятный .
Диагностика рака миндалин
Врач ставит диагноз на основе данных осмотра, результатов инструментального обследования и патоморфологического заключения.
Диагностика проводится до начала лечения и включает:
- Сбор анамнеза. Доктор спросит, когда возникли первые симптомы, с чем может быть связано их появление, есть ли какие-то факторы, которые облегчают или ухудшают состояние .
- Осмотр. Проводится хирургом, который специализируется на лечении опухолей головы и шеи. Чтобы осмотреть рот и горло, врач может использовать зеркало. Также он ощупает шею, чтобы выявить увеличение лимфоузлов .
- Общий анализ крови (ОАК) с лейкоцитарной формулой. По результатам ОАК можно только предположить, есть ли в организме патологический процесс. Косвенно на наличие опухоли может указывать низкий уровень гемоглобина и эритроцитов, повышение СОЭ и лейкоцитов.
- Биохимический анализ крови с определением показателей работы печени, почек, уровня общего белка и альбумина.
- Эндоскопия верхних дыхательно-пищеварительных путей. Позволяет оценить распространённость опухоли или наличие другой патологии.
- УЗИ шеи, брюшной полости и малого таза. Проводится для выявления метастазов.
- КТ головы и шеи. Предпочтительнее выполнять КТ с внутривенным контрастированием магистральных сосудов, а не МРТ, так как при таком расположении метастатической опухоли изображение при МРТ чаще искажается .
- R-графия/КТ органов грудной клетки. Позволяют оценить наличие метастазов.
- Биопсия опухоли и тонкоигольная аспирационная биопсия изменённых лимфоузлов с последующим гистологическим исследованием.
Биопсия лимфоузла
- Иммуногистохимический анализ на ВПЧ (р16).
- ПЭТ-КТ. Проводится в сомнительных случаях, позволяет с высокой точностью определить, есть ли в миндалинах злокачественная опухоль; также обследование является наилучшим способом диагностики метастазов.
После полной диагностики назначается лечение, зависящее от стадии и распространённости опухолевого процесса .
Лечение рака миндалин
К основным методам лечения рака относят удаление опухоли, лучевую и химиотерапию. Также врач может назначить таргетное лечение — приём противоопухолевых препаратов.
Выбор тактики лечения зависит от стадии болезни и сил организма . Решение принимается на онкологическом консилиуме с участием хирурга, специализирующегося на опухолях головы и шеи, радиолога и химиотерапевта.
Операбельные первичные опухоли и поражённые лимфоузлы нужно удалять сразу и полностью. Затем при необходимости, например при высоком риске прогрессирования или рецидива опухоли, проводится лучевая или химиолучевая терапия. Если опухоль нельзя удалить сразу, сохранив при этом миндалины, показана предоперационная химиолучевая/лучевая/химиотерапия (ХЛТ / ЛТ/ХТ).
Если опухоль небольшая (T1–2) или кроме неё есть один поражённый лимфоузел до 3 см (N0–1), то лечение может начинаться с лучевой или химиолучевой терапии. Если на фоне такого лечения рак полностью регрессировал, то операция может не потребоваться.
При локальных и местно распространённых опухолях, соответствующих T2–4 при любом N, особенно при р16-положительных типах, до начала основного лечения может проводиться индукционная химиотерапия. Она позволяет остановить рост или уменьшить размеры опухоли перед основным лечением — операцией или лучевой терапией.
Важные моменты при лечении рака миндалин:
- Если после операции нужно провести лучевую или химиолучевую терапию, то рекомендуется начинать её не позже, чем через шесть недель.
- Если индукционную ХТ провести невозможно, то лечение начинают с ХЛТ. Химиолучевая терапия предполагает более агрессивное лечение: если индукционная ХТ воздействует в основном на клетки опухоли, то ХЛТ влияет и на здоровые клетки организма. Поэтому ХЛТ назначают только при высоком риске рецидива и выходе рака за пределы миндалин .
- В том случае, если опухоль неоперабельная и пациент не получал лучевую терапию, может применяться химиолучевая терапия. Если получал, то может быть проведена вторая лучевая терапия, но не раньше чем через год.
- Если лучевая терапия уже проводилась, а операция не показана из-за местного распространения опухоли или наличия отдалённых метастазов, то применяется паллиативная химиотерапия. Также в таких случаях врач может назначить повторную лучевую терапию, но не раньше чем через год.
Особенности лечения рецидива:
- При операбельных рецидивах предпочтительнее повторное хирургическое лечение.
- Повторная лучевая терапия при рецидиве рака миндалин возможна, но с учётом предыдущих доз, общего состояния и осложнений заболевания .
Возможные причины рецидива:
- метастазы распространились в окружающие ткани;
- первичная опухоль удалена не полностью;
- раковые клетки проникли в лимфатические или кровеносные сосуды;
- стадии pT3, pT4, pN2, pN3;
- опухоль распространилась в ткани более чем на 1 см.
В таких случаях требуется предоперационная химиолучевая терапия. Чтобы снизить риск рецидива после основного лечения, а также если опухоль появилась снова, врач может назначить таргетные препараты. Также они могут потребоваться на поздней стадии болезни, если опухоль продолжает разрастаться .
Прогноз. Профилактика
На прогноз влияют размеры, распространённость и глубина проникновения первичной опухоли, а также степень дифференцировки, т. е. насколько у клеток опухоли сохранились черты, характерные для здоровой ткани.
Чтобы вовремя выявить рак, нужно обращать внимание на состояние здоровья и при появлении симптомов посетить врача. Также важно учитывать роль канцерогенных факторов: курения, в том числе пассивного, употребления алкоголя, жевания различных смесей наподобие насвая, воздействия радиации и заражения ВПЧ. При наличии этих факторов нужно быть ещё более внимательными к характерным симптомам.
После лечения очень важно регулярно посещать онколога:
- в первый год — раз в 1–3 месяца;
- во второй год — раз в 2–6 месяцев;
- в течение 3–5 лет — каждые 4–8 месяцев;
- через 5 лет — ежегодно или при появлении жалоб.
В зависимости от особенностей заболевания и связанных с ним рисков частота визитов к врачу может увеличиваться и оговаривается в каждом конкретном случае. При повторном появлении симптомов следует немедленно обратиться к доктору, не дожидаясь планового приёма.
На приёме врач не только следит за тем, как развивается заболевание, но и отслеживает побочные эффекты, в том числе отсроченные, например гипотиреоз после лучевой терапии шеи, нехватку необходимых питательных веществ, нарушение речи и глотания.
Рекомендации по образу жизни и питанию подбираются индивидуально с учётом объёма проводимой терапии, риска и тяжести осложнений, а также особенностей пациента .
Например:
- Если позволяет состояние, на фоне ХЛТ рекомендуется заниматься ЛФК — делать аэробные и силовые упражнения средней интенсивности.
- При развитии лучевого мукозита нужно применять стимулирующие средства, которые восстанавливают ткани и кожу.
- При появлении лучевого дерматита необходимо использовать ускорители восстановления тканей (например, Рибофлавин) и солнцезащитные средства. Кожа должна быть защищена от трения и раздражения.
- При сухости кожи применяют кремы, содержащие масляные растворы витамина А. При лучевом дерматите рекомендуется использовать кремы с витамином К.
Важно знать, что после удаления зубов в облучённой зоне может развиться лучевой остеомиелит. Поэтому удалять зубы таким пациентам следует только при острой необходимости и на фоне антибактериальной терапии.
Список литературы
- Hodler J., Kubik-Huch R. A., von Schulthess G. K. Head and Neck Squamous Cell Cancer: Approach to Staging and Surveillance. Diseases of the Brain, Head and Neck, Spine 2020–2023. — Springer, 2020. — Chapter 17.ссылка
- Williamson A. J., Mullangi S., Gajra A. Tonsil Cancer // StatPearls Publishing. — 2022.ссылка
- NCCN Guidelines. Cancer of the Oropharynx // National Comprehensive Cancer Network. — 2022.
- Westra W. H., Lewis J. S. Update from the 4th Edition of the World Health Organization Classification of Head and Neck Tumours: Oropharynx // Head Neck Pathol. — 2017. — № 1. — Р. 41–47.ссылка
- Weatherspoon D. J., Chattopadhyay A., Boroumand S., Garcia I. Oral cavity and oropharyngeal cancer incidence trends and disparities in the United States: 2000-2010 // Cancer Epidemiol. — 2015. — № 4. — Р. 497–504.ссылка
- Mehanna H., Beech T., Nicholson T. et al. Prevalence of human papillomavirus in oropharyngeal and nonoropharyngeal head and neck cancer — systematic review and meta-analysis of trends by time and region // Head Neck. — 2013. — № 5. — Р. 747–755.ссылка
- Ward M. J., Thirdborough S. M., Mellows T. et al. Tumour-infiltrating lymphocytes predict for outcome in HPV-positive oropharyngeal cancer // Br J Cancer. — 2014. — № 2. — Р. 489–500. ссылка
- Rusthoven K. E., Raben D., Ballonoff A. et al. Effect of radiation techniques in treatment of oropharynx cancer // Laryngoscope. — 2008. — № 4. — Р. 635–639.ссылка
- Ассоциация онкологов России. Рак ротоглотки: клинические рекомендации. — М., 2020. — 62 с.
- Болотина Л. В., Владимирова Л. Ю., Деньгина Н. В. и др. Практические рекомендации по лечению злокачественных опухолей головы и шеи // Злокачественные опухоли: практические рекомендации RUSSCO. — 2022. — № 3s2. — С. 94–112.
- Tonsil cancer // Mayo Clinic. — 2022.
- Treating tonsil cancer // Cancer Research UK. — 2022.
Реабилитация и уход за пациентами после лечения
Процесс восстановления после лечебных процедур представляет собой важный этап, направленный на возвращение пациента к полноценной жизни. Данный период включает в себя комплекс мероприятий по восстановлению здоровья, а также психологическую поддержку и адаптацию к новой реальности.
Первый шаг в этот период – это организация домашнего ухода и подготовки пациента к изменившемуся распорядку дня. Одним из ключевых аспектов является соблюдение режима питания, который должен быть сбалансированным и насыщенным необходимыми витаминами и микроэлементами. Следует избегать чрезмерного употребления горячей, холодной или острой пищи, чтобы минимизировать риск раздражения слизистой оболочки.
Важным элементом процесса восстановления является проведение регулярных обследований и консультаций у специалистов. Это позволяет отслеживать состояние здоровья пациента и при необходимости вносить коррективы в процесс реабилитации. Рекомендуется также посещение логопеда, если имеются трудности с речью, и физиотерапевта для восстановления двигательной активности.
Не менее значимым аспектом является психологическая поддержка. Эмоциональное состояние пациента играет огромную роль в его выздоровлении. Регулярные беседы с психологом или психотерапевтом могут помочь справиться с тревожностью, страхами и другими негативными эмоциями, возникающими после перенесенного заболевания и лечения. Родные и близкие также могут оказать ценную моральную поддержку, постоянно проявляя понимание и терпение.
Особое внимание следует уделить укреплению иммунной системы. Врачи могут порекомендовать прием витаминов и минералов, а также умеренные физические нагрузки, такие как прогулки на свежем воздухе и лёгкие упражнения. Эти меры способствуют общему укреплению тела и улучшению самочувствия.
Не забывайте о важности соблюдения гигиены полости рта. Регулярное чистить зубы мягкой щеткой и использование антисептических ополаскивателей поможет предотвратить развитие инфекций и поддерживать свежесть дыхания.
Восстановительный период – это трудоемкий процесс, требующий взаимодействия разных специалистов и поддержки со стороны близких. Только комплексный подход, включающий медицинскую, психологическую и социальную помощь, может обеспечить успешное возврат к нормальной жизни после лечения.
Видео по теме:
Вопрос-ответ:
Какие основные симптомы указывают на рак миндалин?
Основными симптомами рака миндалин являются постоянная боль в горле, затрудненное глотание, ощущение инородного тела в горле, хроническая охриплость, усталость, необъяснимая потеря веса, и опухоль в области шеи. Иногда могут наблюдаться кровянистые выделения изо рта и повышенная температура. Важно обратиться к врачу при появлении этих симптомов, так как на ранних стадиях рак легче лечить.
Как диагностируют рак миндалин?
Диагностика рака миндалин включает несколько этапов. Врач начинает с медицинского осмотра и обсуждения симптомов с пациентом. Затем могут быть назначены визуальные обследования, такие как ларингоскопия или фиброоптическое исследование глотки. Для подтверждения диагноза часто проводится биопсия, при которой берется образец ткани для гистологического исследования. В некоторых случаях также могут быть выполнены КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) для получения более детализированного изображения области.
Какие методы лечения применяются при раке миндалин?
Лечение рака миндалин зависит от стадии заболевания. На ранних стадиях может быть проведена хирургическая операция по удалению опухоли и близлежащих лимфатических узлов. Радиационная терапия часто используется в комбинации с хирургией или при невозможности оперативного вмешательства. Химиотерапия может быть назначена как дополнительное лечение для уничтожения оставшихся раковых клеток или при наличии метастазов. Иммунотерапия и таргетная терапия являются новыми подходами и могут быть использованы в некоторых случаях. Важно получить консультацию специалистов для выработки оптимального плана лечения.
Можно ли предотвратить рак миндалин и какие меры профилактики существуют?
Хотя стопроцентно предотвратить рак миндалин невозможно, существуют меры, которые могут снизить риск его развития. Одним из ключевых факторов профилактики является отказ от курения и злоупотребления алкоголем, так как именно эти вредные привычки значительно повышают вероятность заболевания. Регулярные медицинские обследования и своевременное лечение инфекций горла также играют важную роль. Вакцинация против вируса папилломы человека (ВПЧ), который связан с разными типами рака, включая рак миндалин, может быть эффективной профилактической мерой. Здоровый образ жизни, включающий правильное питание и физическую активность, также способствует общему укреплению иммунной системы и снижению риска онкологических заболеваний.