Полимиозит (Polymyositis) — это аутоиммунная болезнь, при которой воспаляется поперечно-полосатая мускулатура. Причиной обращения к врачу обычно становится нарастающая слабость в мышцах рук, ног, шеи и спины .
Полимиозит
Симптомы полимиозита похожи на проявления дерматомиозита, однако дерматомиозит помимо мышц поражает кожу, причём кожные симптомы обычно появляются раньше мышечной слабости .
Распространённость полимиозита
По данным разных авторов, в год выявляют от 2 до 10 новых случаев полимиозита на 1 млн населения. Женщины болеют чаще мужчин примерно в 3 раза. Болезнь может начаться в любом возрасте, но отмечают два возрастных пика заболеваемости: в 5–15 лет и в 45–55 лет .
Причины развития полимиозита
Причины развития болезни до конца не ясны, однако существует две теории: генетическая и инфекционная. Теорию о генетической предрасположенности подтверждают случаи болезни среди кровных родственников, в том числе у близнецов. На влияние инфекций косвенно указывает рост заболеваемости зимой и ранней весной во время сезонных эпидемий.
Полимиозиту также могут предшествовать солнечное облучение и работа с химикатами .
В 3,8 % случаев болезнь связана со злокачественным новообразованием. Для дерматомиозита эта цифра больше – 23,5 % случаев .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы полимиозита
Как правило, первые симптомы полимиозита неспецифичны и часто встречаются при других болезнях: повышенная утомляемость, слабость, недомогание, потеря веса, попеременные боли в разных мышцах, повышение температуры. Иногда появляется боль и отёк в суставах, после чего становится тяжелее их сгибать и разгибать .
В течение нескольких недель или месяцев постепенно нарастает слабость в мышцах рук и ног. Пациенту тяжело заходить в транспорт, подниматься по лестнице, вставать со стула, отрывать голову от подушки (человек помогает себе руками). Некоторые больные используют специальные «вожжи», которые они прикрепляют к опоре (например, к батарее) и подтягиваются за них руками, чтобы встать с постели. В некоторых случаях пациент может упасть из-за резкой слабости в ногах, которые будто подкосились.
Когда у пациентов зудит и краснеет кожа (чаще всего в зоне декольте и верхней части спины по типу «шали»), речь идёт о дерматомиозите.
При поражении мышц глотки, гортани и пищевода голос становится гнусавым, пациенту тяжело глотать, при этом человек может поперхнуться едой, а жидкая пища вылиться через нос .
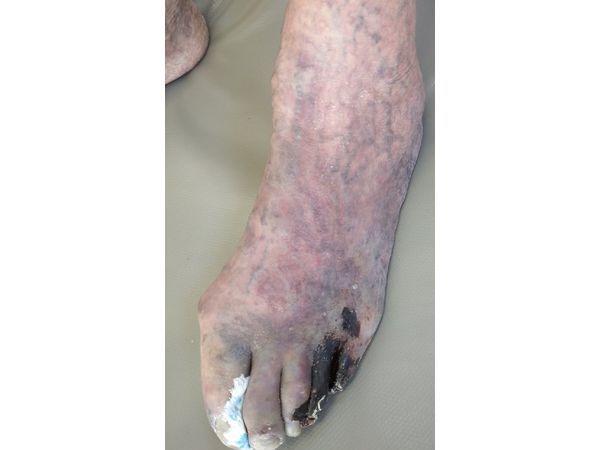
В редких случаях у человека с полиомиозитом меняется цвет пальцев рук (синдром Рейно). Обычно наблюдают три последовательные фазы: побеление — посинение — покраснение. Это связано с резким сужением (спазмом) мелких сосудов на кончиках пальцев, когда пациент замёрз или нервничает .
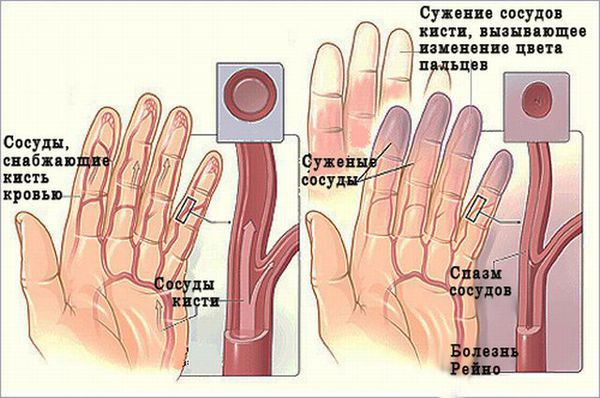
Синдром Рейно
Редким, но опасным симптомом является поражение лёгких с развитием альвеолита. При этом появляется кашель без мокроты, одышка и чувство нехватки воздуха .
Патогенез полимиозита
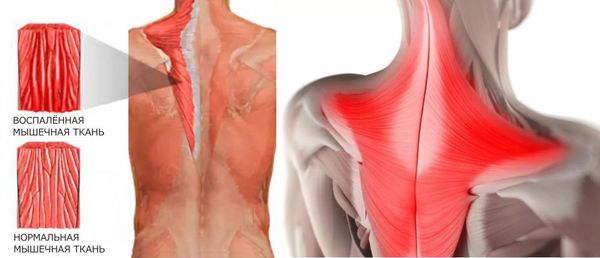
Поперечно-полосатая мышечная ткань у животных и человека формирует скелетную (туловищную) и мимическую мускулатуру, язык и стенку пищевода. Она состоит из множества мышечных волокон, способных сокращаться. Скелетная мускулатура помогает нам двигаться, прыгать и бегать. Она участвует в дыхании, жевании, глотании и звукообразовании. Но при поражении мышц привычные для нас действия становятся затруднительными.
Полимиозит — это аутоиммунное заболевание, связанное с нарушением работы иммунной системы. В этом случае иммунная система воспринимает свои собственные ткани как чужеродные и повреждает их с помощью клеточных и гормональных гуморальных (внеклеточных) иммунных реакций. В мышцах скапливается воспалительная жидкость, наполненная макрофагами, Т- и В-лимфоцитами. Образовавшиеся иммунные комплексы с антителами повреждают мелкие сосуды и мышцы, т. е. иммунная система работает сильно, но неправильно, разрушая собственные ткани. Постепенно мышечные волокна истончаются, что приводит к атрофии мышц .
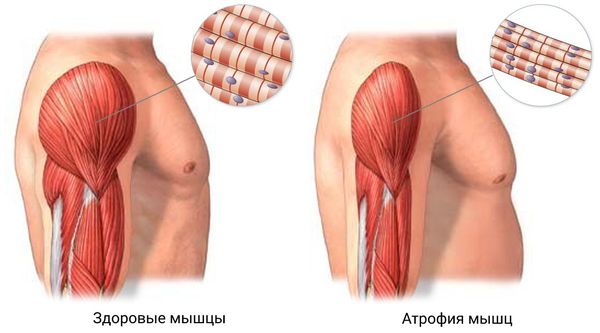
Атрофия мышц
Классификация и стадии развития полимиозита
Воспалительные миопатии — это целая группа болезней, объединённых общим признаком — поражением скелетной мускулатуры. Помимо полимиозита в эту группу входят дерматомиозит, паранеопластический миозит (т. е. миозит на фоне злокачественного новообразования), миозит с включениями и миозит при системных заболеваниях соединительной ткани. Их симптомы похожи, но механизмам развития отличается.
Встречаются также редкие формы воспалительных миопатий: эозинофильный, гранулематозный, узелковый и оссифицирующий миозит, а также миозит глазных мышц и миозит при васкулитах .
Оссифицирующий миозит [12]
Особая форма полимиозита — антисинтетазный синдром. Это наиболее тяжёлый вариант миопатии. Антисинтетазный синдром начинается остро и сопровождается:
- лихорадкой;
- припухлостью суставов кистей;
- болью в мышцах;
- синдромом Рейно.
Тяжесть состояния связана с поражением лёгких по типу альвеолита. Пациенты жалуются на одышку, чувство нехватки воздуха и кашель без мокроты . Усугубляет ситуацию нарушение глотания, попёрхивание и невозможность проглотить твёрдую пищу .
Осложнения полимиозита
Нарушение глотания может привести к аспирации пищи, когда еда попадает в дыхательные пути вместо пищевода, и развитию аспирационной пневмонии. Такие больные мало двигаются, у них снижен кашлевой рефлекс, слабо работают межрёберные мышцы и диафрагма. Аспирационный синдром встречается часто — в 30 % случаев. У таких пациентов нарушена нормальная вентиляция лёгких и отмечается склонность к инфекционным осложнениям. Всё это создаёт благоприятные условия для развития пневмонии .
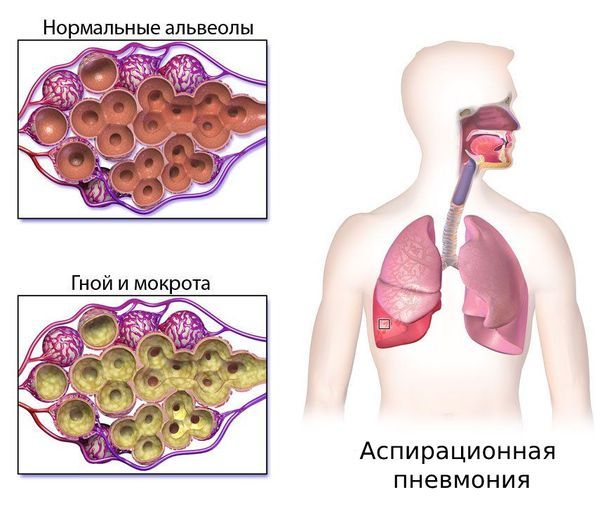
Аспирационная пневмония
Поражение лёгких может сопровождаться развитием дыхательной недостаточности. Со стороны сердечно-сосудистой системы могут быть нарушения ритма сердца и сердцебиения, а также сердечная недостаточность. Со стороны желудочно-кишечного тракта могут быть запоры или диарея .
Внезапные падения могут закончиться переломами костей, что усугубляет болезнь. Особенно высок риск падений и переломов у пожилых пациентов.
Диагностика полимиозита
Диагностика полимиозита базируется на данных анамнеза, результатах осмотра, лабораторного и инструментального обследования, в том числе исследования биоматериала из скелетной мышцы.
Сбор анамнеза и физикальный осмотр
При беседе врач уточняет у пациента, есть ли боль или слабость в мышцах плечевого и тазового пояса, при каких обстоятельствах слабость усиливается, а что приносит облегчение, какие события предшествовали болезни и как быстро она развивалась, принимает ли пациент лекарства, как долго и в каких дозах. Например, при использовании гормональных препаратов и лекарств, снижающих уровень холестерина, а также Пеницилламина, Хлорохина, Гидроксихлорохина, Колхицина, Гемфиброзила, Эритромицина, Эметина и Зидовудина могут развиться лекарственные миопатии .
Так как щитовидная железа влияет на работу скелетно-мышечной мускулатуры, врачу важно знать, наблюдается ли пациент у эндокринолога, принимает ли препараты заместительной терапии и сдавал ли анализ крови на гормоны щитовидной железы .
При осмотре врач оценивает кожные симптомы, возможные при дерматомиозите, определяет мышечную силу и болезненность при прощупывании мышц. Ранним признаком болезни могут быть покраснение околоногтевых валиков и разрастание кожи вокруг ногтевого ложа .
Чтобы исключить артрит, поражения лёгких, сердца и желудочно-кишечного тракта, врач проверяет суставы и органы.
Важным диагностическим симптомом является нарушение глотания. Если он присутствует, пациенту проводят уточняющие обследования .
Лабораторные обследования
При подозрении на полимиозит назначают:
- Общий анализ крови — проводят, чтобы исключить заболевания крови . Может быть повышенный уровень СОЭ (скорости оседания эритроцитов).
- Общий анализ мочи — обычно остаётся в норме, изредка в моче находят белок (протеинурия). У некоторых пациентов моча становится красной или бурой, после того как в неё попадает миоглобин при массивном распаде мышечной ткани.
- Биохимический анализ крови – обязательное обследование при подозрении на полимиозит. Наиболее важный и чувствительные маркер повреждения скелетной мускулатуры — креатинфосфокиназа (КФК). В разные периоды болезни она повышается у 95 % больных. Нормальный уровень КФК при полимиозите сохраняется в начале болезни и на поздних стадиях, когда уже развилась тяжёлая мышечная атрофия, а также у пациентов, которые прошли курс лечения и находятся в стадии ремиссии .
- Исследование функции щитовидной железы — чтобы исключить эндокринную миопатию, определяют уровень тиреотропного гормона (ТТГ), трийодтиронина (Т3) и тироксина (Т4) в сыворотке крови.
- Иммунологические исследования — так как полимиозит — это аутоиммунное заболевание, при котором организм выделяет аутоантитела, направленные против собственных клеток организма (антинуклеарные антитела). Повышенный уровень антинуклеарного фактора (АНФ) присутствует у 50–90 % больных . Выделяют миозитспецифические и миозитассоциированные антитела. Наибольшее диагностическое значение имеют миозитспецифические антитела: анти-Jo-1, анти-Mi-2, частицы сигнального распознавания SRP. Среди миозитассоциированных антител выявляют анти-RNP, анти-Scl-70, анти-Ku, анти-Ro/SS-A, анти-La/SS-B . При этом активность миозитспецифических ферментов определяют до проведения игольчатой электромиографии, так как иЭМГ травмирует мышцу, что повышает активность ферментов в крови.
Оценку лабораторных показателей проводит только доктор с учётом клинической картины болезни и всего перечня обследований. Например, уровень КФК может быть повышен и у здорового человека после интенсивной физической нагрузки, операции, внутримышечных инъекций или употребления алкоголя. КФК также может повышаться при травмах, ожогах, гипотиреозе, опухолях, инфаркте миокарда, миокардите, судорогах, приёме некоторых лекарств (например, снижающих уровень холестерина, а также Дексаметазона или Амфотерицина В) .
Часто повышение уровня КФК сопровождается повышением активности разных ферментов, например альдолазы, лактатдегидрогеназы (ЛДГ), аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), а также миоглобина .
Инструментальные исследования
Врачи используют:
- Игольчатую электромиографию (иЭМГ) — помогает уточнить диагноз в сомнительных случаях и полезна для контроля эффективности лечения. Игольчатые электроды возбуждают мышечные волокна, после чего электромиограф регистрирует электрическую активность мышц.

Игольчатую электромиографию
- Капилляроскопию — позволяет оценить микроциркуляцию крови. Под специальным микроскопом врач исследует капилляры ногтевого ложа. При полимиозите число капилляров уменьшается, при этом их размер увеличивается, а форма меняется на «кустовидную» .
- Рентгеновскую компьютерную томографию (РКТ) лёгких высокого разрешения — назначают всем больным, чтобы оценить состояние лёгких. С помощью рентгена можно увидеть линейные тени, кистозные просветления, очаги снижения прозрачности лёгочных полей по типу «матового стекла» и утолщение бронхиальных стенок. Наибольшие изменения находят в нижних и субплевральных отделах лёгких .
- Спирометрию — исследование функции внешнего дыхания. При поражении лёгких снижается объём воздуха, который человек может вдохнуть или выдохнуть (в том числе за секунду) .
- МРТ мышц — полезна для ранней диагностики полимиозита. Позволяет увидеть отёк мышечной ткани (признак воспаления мышц) даже у пациентов с нормальной активностью миозитспецифических ферментов. Этот метод более чувствителен, чем УЗИ или КТ. МРТ мышц используют при выборе зоны для диагностической биопсии, с её помощью также контролируют эффективность терапии .
- Ультрасонографию — вспомогательная методика. Это ультразвуковая визуализация мышц, которую используют для дифференциальной диагностики с другими нервно-мышечными заболеваниями, например поражением мышц при токсоплазмозе, трихинеллёзе, цистицеркозе, эхинококкозе и миозите с включениями. УЗИ — довольно доступный, недорогой и безвредный метод, но чувствительность у него намного ниже, чем у МРТ, поэтому ставить диагноз только про результатам УЗИ нельзя.
- Мышечную биопсию — обязательный метод диагностики, так как для полимиозита характерна особенная морфологическая картина: скопление в мышцах мононуклеарных клеток (в основном лимфоцитов), некроз и регенерация мышечных волокон. Мононуклеарные клетки чаще всего находятся в кровеносных сосудах, рыхлой соединительной ткани (эндомизии) и вокруг оболочек (фасций), покрывающих органы и мышцы. Определяются признаки васкулопатии: утолщение эндотелия, скопление тромбоцитов в капиллярах, отёк, разрастание и изменение клеток эндотелия, а также образованием в цитоплазме клетки вакуолей, содержащих воду, гликоген или липиды. На поздних стадиях болезни у пациента обнаруживают атрофию мышечных волокон, разрастание соединительной ткани (фиброз) и замещение миофибрилл на жировую ткань . Предпочтительно проводить открытую биопсию, т. е. через разрез кожи. Это позволяет получить большой мышечный образец.
При подозрении на опухоль пациенту назначают анализ на онкомаркеры: СА-125, СА-15.3 для исключения рака яичников и груди, а также на простатспецифический антиген (ПСА) для диагностики рака предстательной железы .
Лечение полимиозита
Для лечения полимиозита применяют высокие дозы стероидных гормонов. Важно начать лечение как можно раньше, желательно в течение первых трёх месяцев от появления симптомов. Пациентам назначают трёхмесячный курс Преднизолона или Метилпреднизолона. Дозу рассчитывают в соответствии с массой тела (1 мг/кг в сутки внутрь). При положительной динамике симптомов через три месяца дозу постепенно снижают до поддерживающей (примерно 5–10 мг в сутки).
Если болезнь протекает тяжело и гормональные средства малоэффективны или часто случаются рецидивы, назначают противоопухолевые препараты.
В качестве базисной противовоспалительной терапии применяют:
- Метотрексат — внутрь или подкожно;
- Азатиоприн — внутрь;
- Циклофосфамид — внутривенная капельница раз в месяц;
- Микофенолата мофетил — внутрь;
- Гидроксихлорохин — внутрь.
Эти препараты позволяют контролировать симптомы и снизить дозу стероидных гормонов, что очень важно для профилактики глюкокортикоидного остеопороза и стероидной миопатии .
При нарушении глотания и тяжёлом течении болезни врач может назначить иммуноглобулин внутривенно в течение 4–6 месяцев. В комплексном лечении иногда дополнительно используют плазмаферез (фильтрацию плазмы).
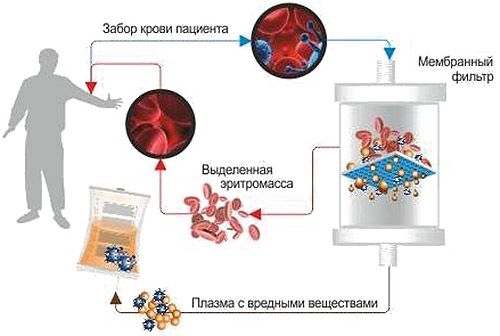
Плазмафарез
Есть единичные случаи успешного применения Ритуксимаба при дерматомиозите, который блокирует распространение (пролиферацию) В-лимфоцитов. При серьёзном поражении лёгких Ритуксимаб вводят внутривенно с помощью капельницы .
Прогноз. Профилактика
Эффективность терапии и прогноз при полимиозите зависят от ряда условий. К факторам неблагоприятного прогноза относятся пожилой возраст, поражение лёгких, позднее начало лечения, недостаточная стартовая доза гормонов и слишком быстрое снижение дозы.
При полимиозите на фоне злокачественного новообразования прогноз зависит от того, когда найдут и начнут лечить опухоль. При раннем выявлении новообразования и полном его удалении прогноз благоприятный.
Чем раньше начинается лечение полимиозита, тем эффективнее результаты.
Профилактика полимиозита
Специфической профилактики полимиозита не существует, однако непосредственно во время лечения пациентам назначают бисфосфонаты, препараты кальция и витамина D, чтобы предотвратить развитие глюкокортикоидного остеопороза, и гастропротекторы для профилактики язвенных осложнений желудочно-кишечного тракта. При лечении также проводят профилактику стероидного диабета.
Помимо этого, пациентам рекомендуют избегать переохлаждения, контакта с инфекционными больными и физические перегрузки .
Важно каждый год проходить профилактические осмотры кожи, слизистых губ и рта, щитовидной железы и лимфатических узлов, чтобы снизить риск развития онкологических заболеваний, а также другие скрининги по назначению врача:
- раз в год с 18 лет проходить осмотр у гинеколога и раз в 3 года сдавать мазок с шейки матки на цитологическое исследование;
- раз в 2 года с 40 до 75 лет делать маммографию;
- в 45, 50, 55, 60 лет и 64 года сдавать анализ крови на простат-специфические антигены;
- исследовать кал на скрытую кровь — раз в 2 года с 40 до 64 лет и раз в год с 65 до 75 лет;
- в 45 лет сделать ЭГДС.
Список литературы
- Насонов Е. Л., Антелава О. А. Идиопатические воспалительные миопатии. Национальное руководство по ревматологии. — М.: ГЭОТАР-Медиа, 2008. — С. 502–517.
- Антелава О. А., Насонов Е. Л. Идиопатические воспалительные миопатии: клинические рекомендации. — М.: ГЭОТАР-Медиа, 2017. — С. 167–179.
- Антелава О. А., Хитров А. Н., Насонов Е. Л. Идиопатические воспалительные миопатии // РМЖ. — 2007. — № 26. — С. 1951–1957.
- Антелава О. А., Готуа М. А., Цинцадзе Н. Х., Насонов Е. Л. Миозит-специфические антитела как иммунологические маркеры полимиозита/дерматомиозита. Антисинтетазный синдром // Аллергология и иммунология. — 2012. — № 3. — С. 229–232.
- Хелковская-Сергеева А. Н., Антелава О. А., Олюнин Ю. А. и др. Применение Ритуксимаба при идиопатических воспалительных миопатиях с поражением лёгких // Рецепт. — 2016. — № 2. — С. 240–244.
- Антелава О. А. Паранеопластический миозит. Особенности дебюта, клинической картины, течения, стероид-респонсивности // Научно-практическая ревматология. — 2013. — № 2. — С. 181–185.
- Антелава О. А. Полимиозит/дерматомиозит: дифференциальная диагностика // Научно-практическая ревматология. — 2016. — № 2. — С. 191–198.
- Антелава О. А., Насонов Е. Л. Современные методы оценки активности и повреждения при идиопатических воспалительных миопатиях // Научно-практическая ревматология. — 2007. — № 1. — С. 59–62.
- Антелава О. А., Бондаренко И. Б., Чичасова Н. В., Насонов Е. Л. Респираторные нарушения при полимиозите/дерматомиозите // Современная ревматология. — 2014. — № 1. — С. 31–38.
- Хелковская-Сергеева А. Н., Ананьева Л. П., Казаков Д. О., Насонов Е. Л. Применение магнитно-резонансной томографии в диагностике идиопатических воспалительных миопатий // Современная ревматология. — 2019. — № 1. — С. 95–100.
- Стрюк Р. И., Ермолина Л. М. Ревматические болезни. Руководство для врачей. — М.: Бином, 2014. — 592 с.
- Lacout A., Jarraya M. еt al. Myositis ossificans imaging: keys to successful diagnosis // Indian J Radiol Imaging. — 2012. — № 1. — Р. 35–39.ссылка
Генетическая предрасположенность к полимиозиту
Полимиозит – это аутоиммунное заболевание, при котором иммунная система ошибочно атакует мышечную ткань. Исследования показали, что генетические факторы играют значительную роль в развитии этой патологии. Среди основных аспектов, связанных с генетической предрасположенностью к полимиозиту, можно выделить следующие:
- Наследственное предрасположение: Наследственность является одной из ключевых причин, влияющих на возникновение полимиозита. У родственников первой степени родства риск развития полимиозита выше, чем в общей популяции.
- Генетические маркеры: Определенные генетические маркеры, такие как вариации в генах, связанных с иммунной системой, могут повышать вероятность развития полимиозита. Например, наличие определенных аллелей HLA (человеческий лейкоцитарный антиген) связано с высокой склонностью к этому заболеванию.
- Моногенные мутации: В редких случаях полимиозит может вызывать мутации в единичных генах. Исследования показали, что некоторые генетические мутации наследуются по аутосомно-доминантному или аутосомно-рецессивному принципу.
Тем не менее, полимиозит не ограничивается исключительно генетическими факторами. Взаимодействие генов с факторами внешней среды также оказывает значительное влияние на возникновение и развитие заболевания. Доказано, что генетическая предрасположенность, соединенная с воздействием определенных внешних условий, может значительно увеличить риск заболевания.
Понимание генетических аспектов полимиозита открывает новые горизонты в разработке персонализированных подходов к диагностике и лечению. Исследования в этой области активно продолжаются, что дает надежду на появление новых методов, позволяющих эффективно бороться с этим заболеванием и улучшать качество жизни пациентов.
Воздействие факторов окружающей среды
Важную роль в возникновении и развитии полимиозита играют разнообразные внешние условия, с которыми сталкивается человек. Влияние этих условий может быть многогранным и включать в себя как воздействие неблагоприятных агентов, так и специфических факторов, способных повлиять на иммунный ответ организма. Рассмотрим основные категории и их потенциальное значение.
Химические вещества, содержащиеся в окружающей среде, могут оказывать заметное влияние на развитие полимиозита. Примером такого воздействия являются промышленные загрязнители, которые включают тяжелые металлы, пестициды и различные нефтепродукты. Эти вещества способны вызывать нарушенные реакции иммунной системы, что может привести к развитию аутоиммунных заболеваний.
Кроме того, экологические антитела, такие как вирусы и бактерии, могут также играть значительную роль, выступая триггерами для заболеваний, связанных с иммунной системой. Определённые инфекции могут провоцировать или модулировать иммунные реакции организма, способные привести к воспалению мышечной ткани.
Физические факторы окружающей среды, такие как радиационное излучение и ультрафиолетовое облучение, также могут содействовать развитию полимиозита. Воздействие ионизирующего излучения способно вызвать повреждения на клеточном уровне, что потенциально может спровоцировать аномалии в работе иммунной системы.
Стрессовые ситуации, в которых оказывается человек, такие как хронический стресс или травматические события, также могут быть связаны с развитием аутоиммунных заболеваний. Стресс может отрицательно влиять на иммунную систему, ухудшая защитные механизмы организма и способствуя воспалительным процессам.
Таким образом, множество факторов окружающей среды способны значительно повлиять на развитие и течение полимиозита. Понимание этих взаимодействий помогает выделять группы риска и разрабатывать методы профилактики и раннего выявления заболевания.
Видео по теме:
Вопрос-ответ:
Что такое полимиозит и какие симптомы у этого заболевания?
Полимиозит — это хроническое воспалительное заболевание мышц, которое поражает группы скелетных мышц и вызывает их слабость. Основными симптомами полимиозита являются усталость, мышечная слабость, особенно в верхних и нижних конечностях, боль и дискомфорт в мышцах. Пациенты также могут испытывать трудности при подъеме по лестнице, вставании со стула и даже при поднятии рук над головой. Кроме того, могут наблюдаться общая усталость, лихорадка и потеря веса. Некоторые случаи полимиозита сопровождаются кожными высыпаниями, что может указывать на дерматомиозит, связанный с этим заболеванием.
Какие методы лечения полимиозита существуют?
Лечение полимиозита направлено на уменьшение воспаления, подавление иммунного ответа и улучшение мышечной функции. Основные методы лечения включают использование кортикостероидов, таких как преднизон, для снижения воспаления. Иммуносупрессоры, как метотрексат или азатиоприн, могут применяться для долгосрочного контроля заболевания. Физиотерапия играет важную роль в улучшении мышечной силы и функциональности. В некоторых случаях назначаются иммуноглобулины и биологические агенты для дополнительного контроля симптомов. Врач может рекомендовать регулярные врачебные осмотры, чтобы отслеживать прогресс и корректировать лечение при необходимости.
Можно ли справиться с полимиозитом без лекарств?
Полимиозит является серьезным воспалительным заболеванием, и самостоятельное лечение или отказ от медицинских препаратов может привести к ухудшению состояния. Медикаментозная терапия, включая кортикостероиды и иммуносупрессоры, играет ключевую роль в контроле симптомов и предотвращении прогрессирования заболевания. Тем не менее, дополнительно к медикаментозному лечению, могут быть полезны поддерживающие меры, такие как физиотерапия и специализированные упражнения. Также важна коррекция образа жизни, включающая здоровое питание и избегание чрезмерных физических нагрузок. Однако любые изменения в плане лечения должны проводиться только под наблюдением врача.
Как диагностируется полимиозит?
Диагностика полимиозита включает несколько этапов. Врач проводит тщательный физический осмотр и собирает анамнез пациента. Основные диагностические методы включают анализы крови для выявления повышенного уровня мышечных ферментов, таких как креатинфосфокиназа (КФК). ЭМГ (электромиография) используется для оценки электрической активности мышц и выявления повреждения мышц. МРТ (магнитно-резонансная томография) может показать воспаление и изменения в мышечной ткани. Биопсия мышцы является наиболее точным методом диагностики, позволяя выявить воспаление и характерные для полимиозита изменения в мышцах. Комплексный подход позволяет точно диагностировать заболевание и подобрать эффективное лечение.