Мультифолликулярные яичники (Мultifollicular ovaries) — это состояние, при котором на УЗИ в яичниках обнаруживается более 8–10 фолликулов в одном срезе. Обычно видно примерно 3–7 фолликулов, а полного созревания из них достигает только 1–2 фолликула .
Это не заболевание, не симптом и не синдром (комплекс симптомов), а лишь ультразвуковой признак, который встречается примерно у 25 % женщин детородного возраста (18–40 лет) . Он может быть нормой, а может указывать на некоторые патологии.
У молодых женщин с регулярным менструальным циклом и овуляцией мультифолликулярные яичники (МФЯ) — это нормальная ультразвуковая картина (УЗ-картина), так как яичники любой девушки состоят из тысяч фолликулов разной степени зрелости . Лечить это состояние не нужно.
Но если врач видит на УЗИ мультифолликулярные яичники и при этом женщина жалуется на отсутствие овуляции, кровянистые выделения, длинный менструальный цикл (более 35 дней), бесплодие, привычное невынашивание или остеопороз, то это уже УЗ-картина заболевания, например синдрома поликистозных яичников (СПКЯ), адреногенитального синдрома, функциональной гиперпролактинемии и т. п. В этих случаях требуется лечение основного заболевания.
Яичник в норме и при СПКЯ
Причины МФЯ
Внешние:
- Эмоциональные потрясения, стрессы.
- Период полового созревания — основная причина УЗ-картины МФЯ. Именно для этого периода не разработаны чёткие критерии между СПКЯ и МФЯ.
- Резкие изменения веса, связанные с питанием, причём влияет как увеличение массы тела, так и снижение.
- Приём гормональных контрацептивов. УЗ-картину МФЯ может спровоцировать как длительный, так и непродолжительный приём контрацептивов (3–6 месяцев).
Внутренние:
- Грудное вскармливание (избыток гормона пролактина).
- Эндокринные расстройства: нарушение работы щитовидной железы (гипо– и гипертиреоз), поджелудочной железы (сахарный диабет 1-го типа), СПКЯ, адреногенитальный синдром, гиперпролактинемия и др.
- Генетическая предрасположенность. Большое количество случаев МФЯ связано именно с наследственностью.
- Воспалительные заболевания органов малого таза (цервицит, эндометрит, сальпингит, оофорит и др.), инфекции, передаваемые половым путём, и их несвоевременное лечение.
- Нарушение работы гипофиза, например различные опухоли, в том числе аденома гипофиза .
Установив причину возникновения картины МФЯ, можно определить, нужно ли лечение .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы мультифолликулярных яичников
В большинстве случаев мультифолликулярные яичники являются нормой, обнаруживаются случайно и не сопровождаются симптомами. Но если такая УЗ-картина является признаком заболевания, то чаще всего характерны следующие проявления:
- Нарушение менструального цикла: отсутствие менструации, её задержка, появление кровянистых выделений в середине цикла или нерегулярных мажущих выделений, отсутствие овуляции. При попытках забеременеть возникают трудности с зачатием, так как фолликулы не дозревают и не готовы к оплодотворению.
- Тянущие боли внизу живота. Этот симптом связан с повышенной выработкой простагландинов. Чаще дискомфорт возникает со стороны яичника, в котором созрела яйцеклетка, и ощущается в дни овуляции, может длиться от нескольких минут до 1–2 дней.
- Акне, избыток волос на теле, повышенная жирность кожи головы и лица. Эти проявления связаны с высоким уровнем гормона тестостерона.
- Увеличение веса (зачастую при стабильном рационе питания). Может быть из-за развития гормонального дисбаланса при СПКЯ .
Патогенез мультифолликулярных яичников
Механизм развития мультифолликулярного строения яичников при разных заболеваниях до конца не изучен. Такая УЗ-картина возникает из-за воздействия различных факторов.
Патогенез основан на нарушении нормальной работы яичников. В норме в начале цикла в яичниках образуется до 10 антральных фолликулов. Антральными называют фолликулы, которые с большой вероятностью дозреют и превратятся в яйцеклетки, они хорошо видны на УЗИ. Далее под воздействием гормонов один из них (максимум два) превращается в доминантный и из него выходит зрелая яйцеклетка, т. е. происходит овуляция. Остальные фолликулы подвергаются обратному развитию (атрезии).
Неадекватный уровень гормонов, в том числе половых, ведёт к неправильному созреванию фолликулов, к их повышенной выработке, при этом ни один из этих фолликулов не превращается в доминантный и овуляции не происходит .
Нормальное и патологическое развитие фолликулов
Классификация и стадии развития мультифолликулярных яичников
Мультифолликулярные яичники сами по себе не являются заболеванием и не имеют классификации. Если УЗ-картина МФЯ сопутствует заболеванию, то можно применить Международную классификацию болезней 10-го пересмотра (МКБ-10).
Коды по МКБ-10:
- Е28 Дисфункция яичников.
- Е28.1 Избыток андрогенов.
- Е28.2 Синдром поликистозных яичников .
Осложнения мультифолликулярных яичников
Если УЗ-картина МФЯ вызвана гормональными нарушениями и сопровождается симптомами (нарушением менструального цикла, болью и др.), требуется лечение. Такое состояние нельзя оставлять без внимания, так как оно может привести к осложнениям, среди которых:
- Бесплодие и трудности с вынашиванием беременности: ранние выкидыши, неразвивающиеся беременности. Диагноз «бесплодие» ставится, если женщина живёт половой жизнью без контрацепции, но беременность не наступает в течении года.
- Развитие артериальной гипертензии, нарушение кровоснабжения сердца.
- Рак эндометрия. Может развиваться из-за образования атипичных клеток, если яичники долгое время работают неправильно.
Рак эндометрия
- Гипергликемия и склонность к развитию сахарного диабета.
- Железодефицитная анемия. Может быть следствием аномальных маточных кровотечений. При этом может быть постоянная слабость и головокружение, часто снижается работоспособность .
Диагностика мультифолликулярных яичников
Сбор анамнеза и осмотр
На приёме врач-гинеколог сначала собирает анамнез (историю) жизни и болезни. Доктор расспрашивает об особенностях менструального цикла, его регулярности, продолжительности и характере выделений. Учитываются неудачные попытки забеременеть, прервавшиеся беременности (выкидыши). Выясняются возможные отклонения в гормональном фоне, наличие эндокринных расстройств (нарушений обмена веществ) .
Затем врач проводит гинекологический осмотр на кресле. При этом обращает внимание на выраженность пигментации наружных половых органов, характер оволосения на теле и лобке, наличие стрий (растяжек) на передней брюшной стенке. По этим признакам можно косвенно судить о наличии болезней, которые могут сопровождаться МФЯ.
Инструментальная диагностика
- УЗИ органов малого таза. Если УЗИ показало МФЯ (более 8–10 фолликулов в одном срезе), но пациентку ничего не беспокоит, другие исследования не проводятся. Если УЗ-картина МФЯ сопровождается какими-либо жалобами, то врач может назначить дополнительные исследования, чтобы определить причину такого строения яичников.
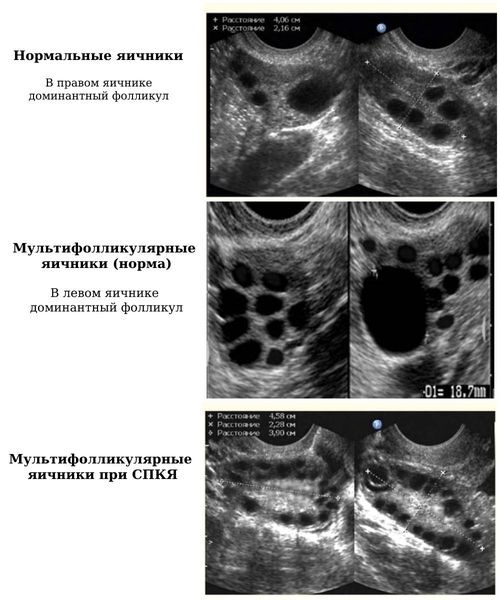
Яичники на УЗИ [13]
- МРТ головного мозга. Позволяет исключить возможные изменения в гипофизе, так как именно здесь образуется фолликулостимулирующий гормон (ФСГ), отвечающий за появление и созревание фолликулов.
- МРТ органов малого таза. Выполняется редко, в основном если нельзя достоверно увидеть яичники по УЗИ, например при спаечном процессе органов малого таза.
Лабораторная диагностика
Лабораторные исследования позволяют оценить гормональный статус пациентки. Анализы на гормоны нужно сдавать в зависимости от фазы менструального цикла. Обследуют следующие виды гормонов:
- Андрогены (мужские половые гормоны), в том числе тестостерон. Эти гормоны вырабатываются надпочечниками. Их повышенный уровень может указывать на гирсутизм, нарушение репродуктивной функции, алопецию, синдром поликистозных яичников и др.
- Эстрадиол (женский половой гормон). Его повышение или снижение указывает на определённые нарушения в организме. Например, эстрадиол влияет на развитие костей и возникновение остеопороза, а также на функцию печени. Избыток эстрадиола может приводить к раку молочной железы и эндометрия.
- Кортизол (гормон стресса). Высокий уровень кортизола указывает на тяжёлое стрессовое состояние.
- ФСГ и лютеинизирующий гормон (ЛГ). Они вырабатываются в гипофизе и определяют функцию яичников. Если соотношение этих гормонов неправильное, врач заподозрит нарушении функции гипофиза и репродуктивной системы.
- Пролактин. Высокий уровень пролактина угнетает выработку ФСГ и снижает вероятность беременности. Этот гормон вырабатывается в гипофизе, поэтому повышенный пролактин может указывать на опухоли гипофиза.
- Прогестерон (гормон беременности). Прогестерон останавливает рост эндометрия и подготавливает матку к возможной имплантации оплодотворённой яйцеклетки. Низкий уровень прогестерона может указывать на сниженную активность яичников.
- Гормоны щитовидной железы: трийодтиронин (Т3), тироксин (Т4) и тиреотропный гормон (ТТГ). Отклонения в этих анализах могут указывать на нарушение работы щитовидной железы.
- Витамин Д. Этот витамин стимулирует производство эстрогенов, прогестерона и тестостерона, которые необходимы для правильного созревания фолликулов и эндометрия . Поэтому дефицит витамина Д у женщин может быть связан с более низкой фертильностью (способностью зачать ребёнка) и повышенным риском неблагоприятных исходов беременности .
Чтобы оценить глюкозный обмен, врач может назначить анализы на уровень сахара, инсулина и гликированого гемоглобина, а также тест на толерантность к глюкозе.
Дифференциальная диагностика
Мультифолликулярные яичники в ходе диагностики отличают от более серьёзных заболеваний, таких как:
- адреногенитальный синдром;
- опухоли надпочечников и яичников;
- синдром Иценко — Кушинга;
- опухоли гипофиза;
- заболевания щитовидной железы.
Для выявления сопутствующих заболеваний врачу-гинекологу нужно тщательно собрать анамнез и при необходимости отправить женщину на консультацию к профильному специалисту.
Лечение мультифолликулярных яичников
При МФЯ без каких-либо патологических симптомов рекомендуется лишь динамическое наблюдение один раз в 6 месяцев.
Если по данным УЗИ яичники мультифолликулярные и при этом, например, нет овуляции, то нужно лечить не МФЯ, а причину отсутствия овуляции — СПКЯ, патологию гипофиза и др.
Лечением причин МФЯ чаще всего занимается гинеколог и эндокринолог. Иногда требуется помощь других специалистов. Все методы направлены на то, чтобы восстановить регулярный менструальный цикл, нормализовать гормональный фон, чтобы при желании женщина смогла забеременеть и выносить ребёнка .
Зачастую лечение комплексное, оно зависит от выявленного заболевания и включает в себя множество рекомендаций:
- Сбалансированное питание и умеренные физические нагрузки. При избыточном весе нужно соблюдать низкокалорийную диету, питаться 5–6 раз в сутки небольшими порциями и увеличить физическую активность. При недостаточном весе диета должна быть направлена на его увеличение. Рацион подбирается совместно с диетологом. Правильное питание и физическая активность полезны при любых причинах МФЯ.
- Витаминотерапия. При дефиците витаминов и микроэлементов врач может назначить поливитаминные комплексы с повышенным содержанием токоферола (витамина Е) и витаминов группы В. При дефиците витамина Д подбирается необходимая дозировка. Витаминотерапия может понадобиться при хроническом стрессе, анемии, погрешностях в питании (при вегетарианстве или сыроедении), хронических воспалительных заболеваниях, болезнях ЖКТ, которые препятствуют усваиванию витаминов и микроэлементов (например, при неспецифическом язвенном колите, хроническом гастрите, гастродуодените и др).
- Психотерапия. Одна из причин возникновения картины мультифолликулярных яичников — стрессы и эмоциональные переживания. Чтобы с ними справиться, рекомендуется сходить к психологу или психотерапевту. В тяжёлых случаях может потребоваться помощь психиатра, иногда он назначает седативные препараты или антидепрессанты.
- Гормональные препараты. Контрацептивы назначаются, чтобы предотвратить нежелательную беременность, а также при СПКЯ, гиперандрогении и нарушении работы гипофиза. Препараты прогестерона могут назначить женщинам, которые планируют беременность, чтобы нормализовать уровень прогестерона при его дефиците, а также при ановуляции. Лечение обычно длится не менее трёх месяцев.
- Коррекция углеводного обмена и нарушений работы щитовидной железы. Тоже включает гормональные препараты. Такое лечение назначает эндокринолог.
При правильном лечении возможно восстановить регулярный менструальный цикл и способность к зачатию. Если овуляции нет даже после лечения, то при желании женщины забеременеть врач назначит гормональные препараты, чтобы стимулировать овуляцию.Если и это не помогает, применяются вспомогательные репродуктивные технологии — экстракорпоральное оплодотворение (ЭКО).
Прогноз. Профилактика
Прогноз зависит от причины МФЯ, возраста пациентки, наличия или отсутствия симптомов. Если женщину ничего не беспокоит, то МФЯ могут быть просто вариантом нормы. В этом случае достаточно раз в полгода делать УЗИ органов малого таза. Если МФЯ оказались признаком какого-либо заболевания, то в большинстве случаев после комплексного лечения у женщины восстанавливается регулярный менструальный цикл и способность к зачатию, а также снижается вероятность развития осложнений .
Лучшее лечение — это профилактика. Но профилактировать нужно не МФЯ, а болезни, при которых они наблюдаются.
Организм женщины и её репродуктивная система чувствительны к любым изменениям. Чтобы не нарушить её работу, нужно выполнять следующие рекомендации:
- Регулярно посещать гинеколога, желательно один раз в 6 месяцев.
- Контролировать вес.
- Питаться сбалансированно. Причём важно делать это не в какие-то периоды, а на протяжении всей жизни.
- Увеличить физическую активность. Для этого не обязательно заниматься в тренажёрных залах или фитнес-центрах. Даже обычная ходьба, езда на велосипеде и плавание благоприятно влияют на здоровье.
- Своевременно обращаться к специалисту при возникновении каких-либо жалоб.
- Стараться избегать стресса.
- Препараты, особенно гормональные, принимать только по назначению врача, так как любые лекарства имеют противопоказания и побочные эффекты.
- Регулярно проводить УЗИ органов малого таза (не реже одного раза в год) .
Список литературы
- Fauser B. C. J. M., Diedrich K., Devroey P., Evian Annual Reproduction Workshop Group 2007. Predictors of ovarian response: progress towards individualized treatment in ovulation induction and ovarian stimulation // Hum Reprod Update. — 2008. — № 1. — Р. 1–14. ссылка
- Legro R. S., Arslanian S. A., Ehrmann D. A. et al. Diagnosis and Treatment of Polycystic Ovary Syndrome: An Endocrine Society Clinical Practice Guideline // J Clin Endocrinol Metab. — 2013. — № 12. — Р. 4565–4592.ссылка
- Villa P., Rossodivita A., Fulghesu A. M. et al. Insulin and GH secretion in adolescent girls with irregular cycles: polycystic vs multifollicular ovaries // J Endocrinol Invest. — 2003. — № 4. — Р. 305–311.ссылка
- Воронкина Т. Ф., Звычайный М. А. Мультифолликулярные яичники: норма или патология // Актуальные вопросы современной медицинской науки и здравоохранения: сборник статей IV Международной научно-практической конференции молодых учёных и студентов, IV Всероссийского форума медицинских и фармацевтических вузов «За качественное образование». — Екатеринбург: УГМУ, CD-ROM. — 2019. — Т. 1. — С. 40–44.
- Гинекология. Клинические лекции: учебное пособие / под ред. О. В. Макарова. — М.: ГЭОТАР-Медиа, 2010. — 352 с.
- Айламазян Э. К. Гинекология: учебник для медицинских вузов. — СПб.: СпецЛит, 2013. — 2-е изд., испр. и доп. — 415 с.
- Гинекология. Национальное руководство. Краткое издание / под ред. Г. М. Савельевой, Г. Т. Сухих, И. Б. Манухина. — М. : ГЭОТАР-Медиа, 2013. — 704 с.
- Медведев М. В., Зыкин Б. И. Дифференциальная ультразвуковая диагностика в гинекологии. — М.: Видар, 1997. — 192 с.
- Манухин И. Б., Тумилович Л. Г., Геворкян М. А., Манухина Е. И. Гинекологическая эндокринология. — 4-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2020. — 304 с.
- Toscano V. Polycystic ovary syndrome: What is it? Pathogenetic enigma and therapeutic dilemma // J Endocrinol Invest. — 1998. — № 9. — Р. 546–550.ссылка
- Polson D. W., Franks S., Reed M. J. et al. The distribution of estradiol in plasma in relation to uterine cross-sectional area in women with polycystic or multifollocular ovaries // Clin Endocrinol (Oxf). — 1987. — Vol. 26, № 5. — Р. 581–588.ссылка
- Буланов М. Н. Ультразвуковая гинекология: курс лекций в двух частях. Часть I. — 4-е изд. — М.: Видар-М, 2017. — 560 с.
- Abdullaiev R. Y., Arhipkina T. L., Goncharova O. А. et al. Transvaginal Echography in Assessing of Structures and Functional Changes in Polycystic Ovaries // EC Gynaecology. — 2018. — Р. 188–198.
- Аполихина И. А., Куликов И. А. Влияние гормона Д на здоровье женщин // Эффективная фармакотерапия. Эндокринология. — 2018. — № 4. — С. 44–46.
- Grundmann M., von Versen-Höynck F. Vitamin D — roles in women’s reproductive health? // Reprod Biol Endocrinol. — 2011. — № 9. — Р. 146.ссылка
Влияние образа жизни на развитие мультифолликулярных яичников
Важность образа жизни для поддержания женского здоровья трудно переоценить. Однако многие не осознают, какое влияние наши привычки могут оказывать на функционирование репродуктивной системы женщины. Это особенно актуально для состояния, связанного с нарушением овуляции, такого как мультифолликулярные яичники. В данном разделе рассмотрим, как различные аспекты нашей повседневной жизни могут способствовать развитию этого состояния.
Прежде всего, важную роль играет питание. Нездоровый рацион, насыщенный жирами и простыми углеводами, может привести к дисбалансу гормонов и повышению уровня инсулина, что, в свою очередь, влияет на количество и качество фолликулов в яичниках. Наоборот, сбалансированное меню, богатое клетчаткой, белками и полезными жирами, способствует гормональному равновесию и нормальному функционированию яичников.
Другим важным фактором является уровень физической активности. Регулярные занятия спортом помогают контролировать вес, улучшать состояние сердечно-сосудистой системы и нормализовать обмен веществ. Это ведет к стабилизации гормонального фона, что крайне важно для предотвращения мультифолликулярных изменений в яичниках. В то же время чрезмерные физические нагрузки могут наоборот привести к нарушению цикла, поэтому крайне важно сохранять баланс.
Не менее значимым аспектом является психологическое состояние. Стрессы и хроническое напряжение оказывают негативное воздействие на организм в целом и на репродуктивную систему в частности. Практики по управлению стрессом, такие как йога, медитация и релаксационные техники, помогают снизить уровень гормонов стресса и способствуют нормализации овуляционного цикла.
Наконец, стоит упомянуть и о вредных привычках. Курение и чрезмерное употребление алкоголя оказывают разрушительное воздействие на женское здоровье и могут быть прямыми причинами дисфункции яичников. Отказ от этих привычек значительно улучшает шансы на поддержание нормального репродуктивного здоровья.
Таким образом, изменение образа жизни может оказать существенное воздействие на профилактику и лечение мультифолликулярных яичников. Сбалансированное питание, регулярная физическая активность, управление стрессом и отказ от вредных привычек играют ключевую роль в поддержании здоровья женской репродуктивной системы.
Видео по теме:
Вопрос-ответ:
Какие основные симптомы мультифолликулярных яичников?
Мультифолликулярные яичники могут проявляться различными симптомами, которые могут варьироваться в зависимости от индивидуальных особенностей организма. Самыми распространенными симптомами являются нерегулярные менструальные циклы, боль внизу живота, нерегулярные овуляции и повышенные уровни андрогенов. Важно отметить, что наличие этих симптомов не всегда говорит именно о мультифолликулярных яичниках – точный диагноз может поставить только врач на основании ультразвукового исследования и других анализов.
Какой метод диагностики наиболее эффективен для выявления мультифолликулярных яичников?
Самым эффективным методом диагностики мультифолликулярных яичников является ультразвуковое исследование (УЗИ) органов малого таза. Во время УЗИ врач может визуализировать яичники и оценить количество и размер фолликулов. Также может потребоваться проведение гормональных тестов для определения уровня различных гормонов. В сочетании эти методы помогают поставить точный диагноз и определить правильное лечение.
Могут ли мультифолликулярные яичники стать причиной бесплодия?
Мультифолликулярные яичники могут быть связаны с нарушениями овуляции, что в свою очередь может затруднять зачатие. Однако это состояние не всегда приводит к бесплодию. Важно обратиться к врачу для проведения полного обследования и, при необходимости, получения рекомендаций по лечению. Многие женщины с мультифолликулярными яичниками успешно проходят лечение и могут забеременеть естественным путем или с помощью вспомогательных репродуктивных технологий.
Какие методы лечения существуют для мультифолликулярных яичников?
Лечение мультифолликулярных яичников зависит от симптомов и потребностей пациентки. Одним из самых распространенных методов является гормональная терапия, которая помогает нормализовать менструальный цикл и овуляцию. Также могут назначаться препараты для снижения уровня андрогенов. В некоторых случаях требуется изменение образа жизни, включая диету и физические упражнения. Важно индивидуальное консультирование с врачом для выбора наилучшего плана лечения.
Мультифолликулярные яичники и поликистоз яичников – это одно и то же?
Нет, мультифолликулярные яичники и поликистоз яичников (СПКЯ) – это не одно и то же. Хотя оба состояния могут сопровождаться увеличением количества фолликулов в яичниках, они имеют разные патофизиологические механизмы и симптомы. Мультифолликулярные яичники обычно характеризуются большим числом небольших фолликулов, но без серьезных гормональных нарушений, тогда как СПКЯ чаще сопровождается гормональными дисбалансами, инсулинорезистентностью и другими метаболическими проблемами. Диагноз ставится на основании комплексного обследования, включая УЗИ и гормональные тесты.
Какие основные симптомы указывают на мультифолликулярные яичники?
Мультифолликулярные яичники характеризуются наличием множества мелких фолликулов, что может приводить к различным симптомам. Основные из них включают нерегулярные менструации, что часто проявляется в виде пропусков месяцев или длительных циклов. В некоторых случаях может наблюдаться повышение уровня андрогенов, что приводит к появлению симптомов гиперандрогении: лишний рост волос на теле и лице, акне и себорея (повышенное выделение кожного сала). Эти симптомы могут быть неоднозначными и пересекаться с другими состояниями, поэтому важно обратиться к врачу для точного диагноза и назначения правильного лечения.
Как проводится лечение мультифолликулярных яичников?
Лечение мультифолликулярных яичников зависит от конкретных симптомов и причин их возникновения у пациента. В первую очередь, терапия направлена на нормализацию менструального цикла и снижение уровня андрогенов. Чаще всего используются гормональные контрацептивы, которые помогают регулировать овуляцию и менструацию. В некоторых случаях могут назначаться антиандрогенные препараты для уменьшения симптомов гиперандрогении, таких как акне и гирсутизм. В случае, если планируется беременность, могут быть назначены препараты, стимулирующие овуляцию. Не забудьте, что важным аспектом лечения является изменение образа жизни: поддерживание здорового веса, правильное питание и регулярные физические упражнения могут существенно улучшить состояние. Поскольку каждый случай индивидуален, важно проконсультироваться с врачом-гинекологом для разработки персонализированного плана лечения.