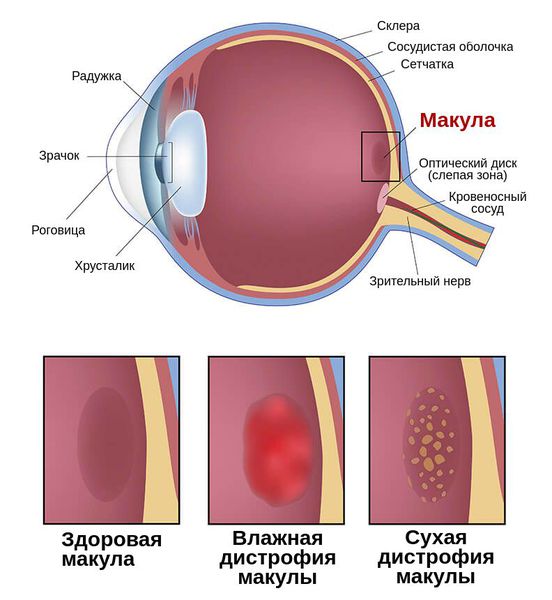
Макулодистрофия (макулярная дегенерация, или макулопатия) — это обширная группа хронических прогрессирующих заболеваний, при которых постепенно поражается центральная зона нервной ткани глаза — макулярная область сетчатки. Сопровождается снижением центрального зрения. Как правило, поражает оба глаза.
Макулярная дегенерация
Заболевания, разрушающие макулярную область, входят в пятёрку главных причин снижения остроты зрения у взрослого населения России . Одной из распространённых форм макулодистрофии является возрастная макулярная дегенерация, или, как её ещё называют, сенильная (старческая) макулодистрофия. Этой форме и посвящена данная статья.
Возрастная макулодистрофия — одна из основных причин необратимого ухудшения и потери зрения у людей старше 50 лет во всём мире .
В России этой патологией страдают около 8-10 млн человек старше 65 лет . Это означает, что каждый 20-й житель нашей страны находится под угрозой возникновения данной болезни, и к 2020 году количество людей с возрастной макулодистрофией увеличится почти в три раза. Помимо этого, мощную социальную значимость данному заболеванию придаёт объём инвалидности: более 3 млн человек в мире имеют инвалидность из-за возрастной макулодистрофии .
В основном данное заболевание поражает женщин, причём после 75 лет оно встречается в два раза чаще. Причина такой закономерности пока неизвестна.
В основе возрастной макулодистрофии лежит нарушение питания центральной зоны сетчатки. Причин такого нарушения множество. Прежде всего оно возникает в результате старения, о чём говорит связь частоты появления болезни с возрастом. Отдельная роль отводится наследственности .
Другим доказанным фактором риска является курение. Отказ от этой пагубной привычки может снизить риск развития макулодистрофии в несколько раз .
Также риск появления возрастной макулодистрофии повышают сердечно-сосудистые заболевания, особенно атеросклероз, атеросклеротические бляшки на сонной артерии и гипертоническая болезнь .
Вероятность развития дистрофии повышается у людей, которые употребляют больше насыщенных жиров и холестерина, а также при высоком индексе массы тела. Ниже риск разрушения макулы у людей, потребляющих достаточное количество омега-3 полиненасыщенных жирных кислот — содержатся в морской рыбе, мясе диких животных, морских водорослях и др.
Одной из важных причин появления макулодистрофии является избыточная инсоляция — облучение солнечным светом. При попадании на сетчатку ультрафиолета коротковолнового или синего спектра видимого света в ходе фотохимических реакций формируются свободные радикалы. Они повреждают мембраны клеток, т. е. фоторецепторов . В норме для защиты сетчатки от действия свободных радикалов в тканях присутствует антиоксидантная защита. При макулодистрофии в системе формирования свободных радикалов и антиоксидантной защиты возникает дисбаланс .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы макулодистрофии
При возрастной макулодистрофии зрение снижается постепенно и безболезненно в течение нескольких лет. Пациенты замечают снижение остроты зрения, которое не получается скорректировать подбором очков. Также появляются жалобы на затуманивание зрения, трудности при чтении, снижение контрастной чувствительности, особенно в помещении с плохим освещением или в сумерках.
Иногда при запущенных стадиях центральное зрение снижается до такой степени, что пациенты видят лишь боковым зрением или эксцентрично, а в центре — только чёрное или серое пятно.

Ухудшение зрения при макулодистрофии
На начальных стадиях развития возрастной макулодистрофии жалоб у пациентов может и не быть, поэтому заболевание становится находкой во время офтальмологического осмотра, проводимого по другому поводу .
Патогенез макулодистрофии
Несмотря на многочисленные исследования возрастной макулодистрофии, патогенез этого заболевания до сих пор остаётся невыясненным. Но часть основных звеньев патогенеза всё же изучена.
C возрастом между слоями сетчатки откладываются продукты жизнедеятельности фоторецепторов — липофусцин, или пигмент “старости”. Их называют друзами. Они возникают из-за ухудшения питания тканей и замедленного выведения из них продуктов обмена.
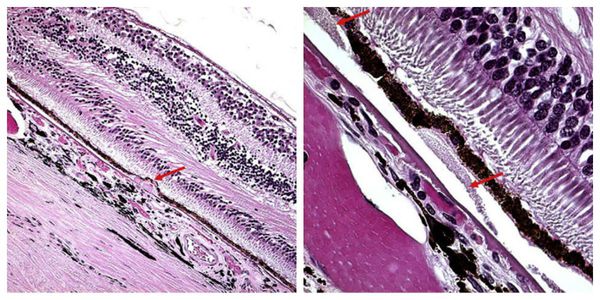
Друзы [13]
Механизм формирования друз похож на процесс образования атеросклеротических бляшек артерий. Избыточное отложение липофусцина способствует повреждению пигментного эпителия и фоторецепторов, так как это вещество способно под воздействием света производить активные формы кислорода, включая перекисное окисление липидов. Этот процесс ещё больше усугубляется при большом количестве ультрафиолета . В итоге повреждаются окружающие клетки и ткани.
Далее патогенез может пойти по одному из путей:
- возникают обширные участки атрофии сетчатки — формируется сухая форма заболевания;
- высвобождаются факторы роста сосудов или VEGF с развитием неоваскуляризации — формируется влажная форма макулодистрофии.
Все эти процессы протекают с выраженной дисфункцией макулы и резким ухудшением центрального зрения.
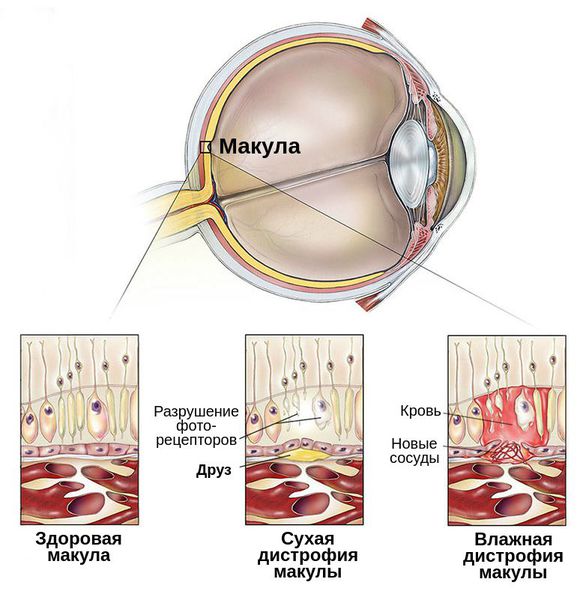
Образование сухой и влажной макулодистрофии
Классификация и стадии развития макулодистрофии
Разные подходы и взгляды на патогенез макулодистрофии, развитие методов диагностики стали причиной появления нескольких вариантов классификаций возрастной макулодистрофии.
Одна из международных классификаций была принята в 1995 году. В ней разделяли обширное понятие “возрастная макулодистрофия” следующим образом:
- ранние формы заболевания, или возрастная макулопатия — образование друз, диспигментация;
- поздние формы заболевания, или, собственно, сама возрастная макулярная дегенерация — географическая атрофия и хориоидальная неоваскуляризация — разрастание сосудов.
Но большинство офтальмологов в России используют в своей практике классификацию макулодистрофии, основанную на этапах развития дистрофического процесса. Кацнельсон Л. А. с соавторами выделяют три формы (стадии) заболевания :
- Сухая форма (неэкссудативная). На начальном этапе может никак себя не клинически проявлять либо сопровождаться снижением центрального зрения при плохом освещении или в сумерках. Далее нарушение центрального зрения прогрессирует. Это проявляется наличием друз, дефектов пигментного эпителия, перераспределением пигмента, атрофией пигментного эпителия. На данном этапе заболевание может остановиться в своём развитии и не переходить в другие формы.
- Влажная форма (экссудативная). Она отличается процессами, которые возникают в ответ на прогрессивную отёк и ишемию сетчатки в виде неоваскуляризации сетчатки — разрастания сосудов. Является более агрессивной формой, чем сухая, и влечет за собой более быстрое и прогрессивное ухудшение центрального зрения. Проявляется быстрым снижением центрального зрения, искривлением предметов, появлением серого пятна перед глазом.
- Рубцовая форма. Является финалом заболевания. Проявляется стойким снижением остроты зрения вплоть до потери центрального зрения. Пациенты зачастую видят периферией или эксцентрично. Под сетчаткой формируется грубая соединительная ткань на фоне ранее новообразованных сосудов. Атрофируется пигментный эпителий и слой фоторецепторов, в результате чего макулярная зона становится нефункциональной или малофункциональной.
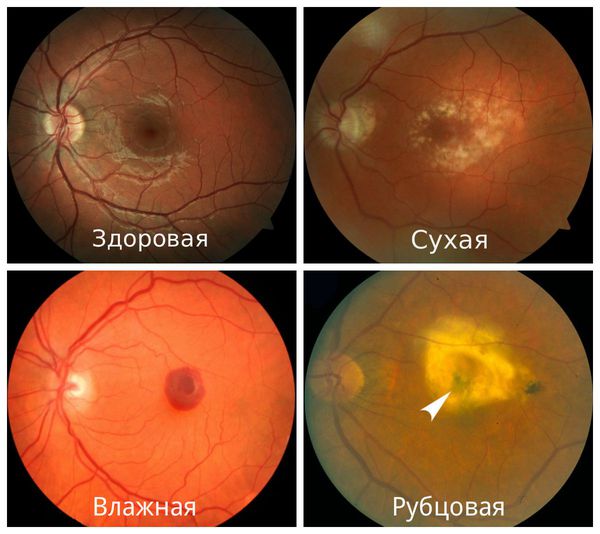
Стадии макулодистрофии
Осложнения макулодистрофии
Так как заболевание на начальных стадиях протекает практически бессимптомно, очень высок риск того, что впервые макулодистрофия обнаружится только тогда, когда сетчатка уже будет достаточно повреждена. Это состояние будет сопровождаться стойким снижением остроты и качества центрального зрения.
К тому же при нерегулярных осмотрах врача-офтальмолога можно пропустить переход возрастной макулодистрофии из сухой формы во влажную, из-за чего пациент не получит своевременное и эффективное лечение.
Осложняет ситуацию то, что сетчатка очень чувствительна к ишемии, которая усугубляется из-за прогрессирующей болезни. Если не провести эффективное лечение, то время до полного ухудшения макулодистрофии может исчисляться в месяцах. Поэтому при несвоевременном обращении за специализированной помощью пациент необратимо теряет центральное зрение на один глаз, и получает высокий риск развития данного заболевания и аналогичного исхода на втором глазу. В результате человек становится инвалидом .
Диагностика макулодистрофии
Первым этапом диагностики является самодиагностика с помощью теста Амслера. Для этого пациент располагает тест на расстоянии 15-20 см от лица, сосредотачивает свой взгляд на центральной точке, прикрывает ладонью один глаз и оценивает квадраты и линии вокруг точки: есть ли искривления, искажения, все ли квадраты одинаковое или появились серые пятна. Потом тоже самое он повторяет и для второго глаза.
Такой периодический самоконтроль должен проводить каждый пациент с сухой формой возрастной макулодистрофии. При первых признаках искажений линий требуется немедленное обратиться к специалисту.
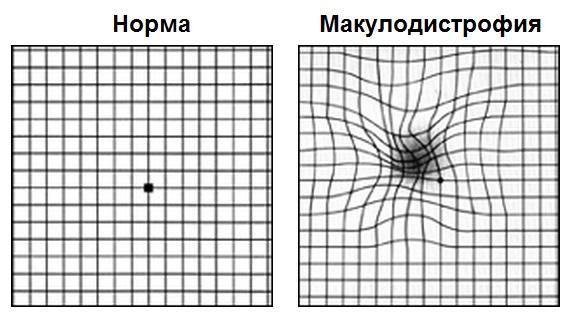
Тест Амслера
На картинке справа проиллюстрировано то, как видит тест Амслера пациент с сухой макулодистрофией развитой стадии или с рисками перехода из сухой формы во влажную; слева — зрение пациента без макулодистрофии или на начальных стадиях сухой формы болезни.
В целом диагностика возрастной макулодистрофии базируется на основных и дополнительных методах исследования.
Основные данные врач получает при стандартном офтальмологическом осмотре:
- сбор жалоб;
- уточнение истории болезни;
- оценка зрительных функций и данных офтальмоскопии, а лучше — биомикроофтальмоскопии (осмотр глазного дна).
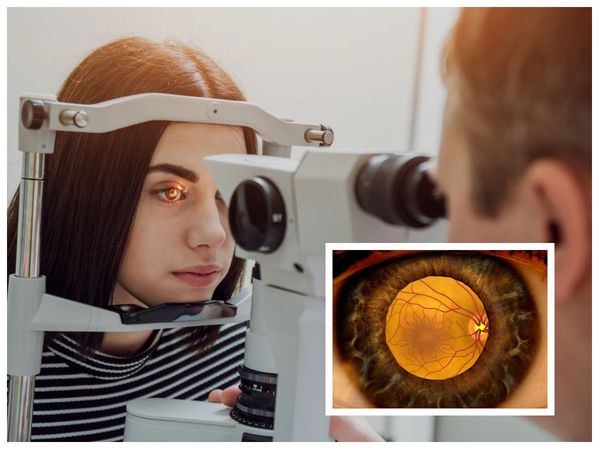
Офтальмоскопия
К дополнительным методам диагностики относятся:
- флуоресцентная ангиография;
- ангиография с индоцианином зелёным;
- оптическая когерентная томография сетчатки;
- электроретинография.
Наиболее информативными методами выявления патологии сетчатки являются флуоресцентная ангиография и ангиография с индоцианином зелёным. Они визуализируют новообразованные сосуды, состояние пигментного эпителия и кровеносного русла глазного дна в целом. Для проведения этих двух методик использую различные модели фотокамер, а также флуоресцеин или индоцианин зелёный, которые вводят внутривенно перед исследованием. Однако при планировании и проведении данных манипуляций стоит помнить, что эти препараты могут вызывать аллергические реакции и другие побочные эффекты. Поэтому отбор пациентов для таких видов исследований должен быть тщательным.
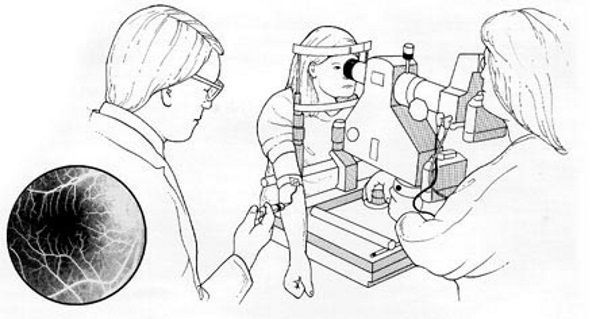
Флуоресцентная ангиография сетчатки
Противопоказания к ангиографии:
- аллергические реакции в анамнезе;
- бронхиальная астма в стадии обострения;
- заболевания сердечно-сосудистой системы в стадии обострения;
- острый и хронический гломерулонефрит;
- пиелонефрит в стадии обострения;
- хроническая почечная недостаточность в стадии обострения;
- беременность и кормление грудью.
Наиболее информативным и безопасным методом диагностики для пациента является оптическая когерентная томография (ОКТ). Она используется для оценки морфологической и топографической оценки макулярной зоны, показывает структурные изменения сетчатки. Этот способ позволяет не только выявить начальные проявления возрастной макулодистрофии, такие как друзы и дефекты пигментного эпителия, но и уже явные признаки влажной формы болезни — отслойку пигментного эпителия и нейроэпителия, появление новых сосудов под сетчаткой. Эти данные являются основными показателями эффективности лечения, с помощью который оценивается дальнейшая тактика ведения пациента .
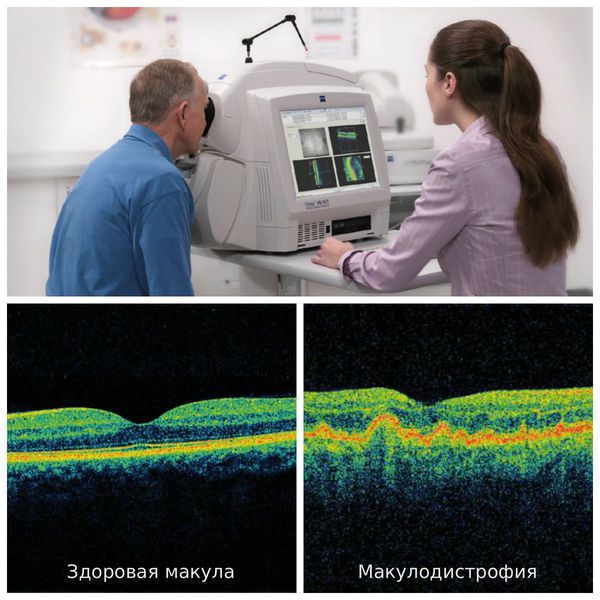
Оптическая когерентная томография
Для определения степени функционального поражения сетчатки центральной зоны используется электроретинография (ЭРГ). Она может проводиться на начальных этапах болезни, когда морфологические изменения ещё не заметны, но уже присутствуют симптомы. Хотя, как показывает практика, функциональные нарушения в слоях сетчатки при возрастной макулодистрофии в явной степени появляются только на развитых и далеко зашедших стадиях заболевания .
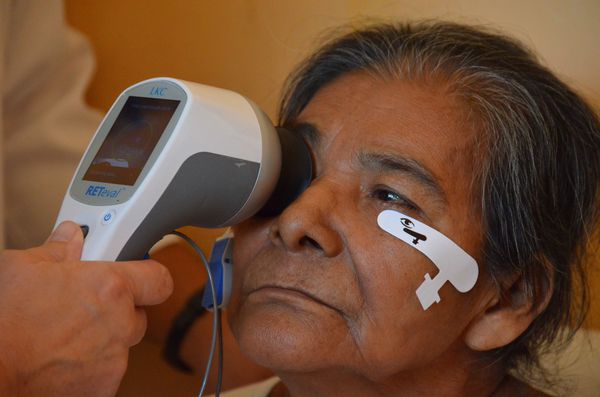
Электроретинография
Лечение макулодистрофии
Несмотря на большие успехи в диагностике возрастной макулодистрофии на ранних этапах развития, лечение этой патологии остаётся проблемой. Ни один из существующих вариантов лечения не способен полностью предупредить развитие возрастной макулодистрофии. FDA (управление по санитарному надзору за качеством пищевых продуктов и медикаментов) не одобрило ни одного лекарства от сухой макулодистрофии .
При высоких рисках развития и начальных стадиях сухой макулодистрофии в первую очередь рекомендуется проводить курсы антиоксидантной терапии . Они позволяют нормализовать обменные процессы и увеличить антиоксидантную защиту сетчатки. Согласно результатам исследований, лечение антиоксидантами и микроэлементами (цинком и медью) при продолжительных курсах снижают частоту развития поздних стадий возрастной макулодистрофии почти на четверть .
Среди веществ с антиоксидантным эффектом, защищающих сетчатку от окислительного стресса и развития макулодистрофии, главное место занимают каротиноиды. Организм человека не способен синтезировать данные вещества, поэтому их количество в клетках сетчатки напрямую зависит от качества пищи. Каротиноиды содержатся в моркови, цитрусах, томатах, шпинате, кукурузе. Из поступаемой пищи только зеаксантин и лютеин транспортируются белками плазмы крови в фоторецепторы сетчатки, где они уже формируют жёлтый пигмент — ксантофилл. Он как раз и является главной защитой при окислительном стрессе, блокируя ультрафиолет . Также антиоксидантным воздействием на сетчатку обладают антоцианозиды, которые содержатся в экстракте плодов черники.
В России есть зарегистрированные витаминно-минеральные комплексы, в которых содержатся каротиноиды, экстракт плодов черники, цинк, витамины А, С, Е. Они предназначены для профилактики возникновения макулодистрофии (если есть риск) и при начальных этапах развития болезни в качестве заместительной терапии.
Для того, чтобы данные витаминно-минеральные комплексы работали, необходимо, чтобы все компоненты находились в правильных пропорциях: лютеин — минимум 2 мг, антоцианы — минимум 10 мг, цинк — более 10 мг, медь — менее 1 мг.
Однозначного ответа о длительности курсового лечения нет. По мнению некоторых авторов, витаминно-минеральные комплексы идут как заместительная терапия, их следует принимать постоянно .
Для безопасного лечения влажной формы макулодистрофии, ориентированного на борьбу с механизмами развития болезни, существуют препараты, сдерживающие факторы роста новообразованных сосудов, — препараты анти-VEGF. В России зарегистрировано два таких препарата – “Эйлеа” (афлиберцепт) и “Луцентис” (ранибизумаб). Они вводятся напрямую в стекловидное тело глаза.
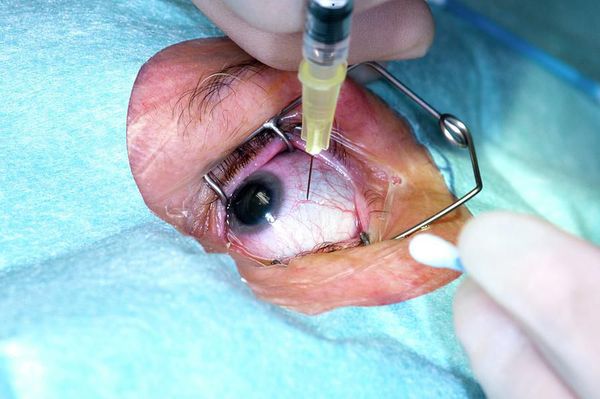
Лечение влажной макулодистрофии
Как показали результаты всемирных клинических исследований, анти-VEGF препараты эффективны в отношении остроты зрения по сравнению с другими методами лечения — использования глюкокортикостероидов, лазерного лечения и др. Поэтому они заслуженно стали препаратами первой линии выбора при лечения влажной макулодистрофии, причиной которой является образование новых кровеносных сосудов.
Прогноз. Профилактика
Пациентам с сухой возрастной макулодистрофией рекомендуется принимать добавки с антиоксидантами — каротиноиды, витамины, микроэлементы. При лечении влажной формы болезни одним из главных и решающих факторов является время, так как перспектива лечения будет напрямую зависеть от своевременно начатой эффективной терапии, т. е. от начала постановки ингибиторов VEGF. Чем раньше начато правильное лечение, тем лучше результат. Терапевтическим окном считают один год от начала заболевания. Важен ежемесячный мониторинг показателей остроты зрения, данных ОКТ и биомикроофтальмоскопии для оценки необходимости повторных инъекций после стандартной “загрузочной дозы”.
Стандартное ведение сухой возрастной макулодистрофии предполагает самоконтроль пациента с помощью теста Амслера, регулярные осмотры один раз в 6-12 месяцев с контролем остроты зрения и проведением биомикроофтальмоскопии, а также приём антиоксидантов. Регулярные осмотры позволят как можно раньше выявить признаки перехода болезни из сухой формы во влажную.
Не смотря на довольно простые меры профилактики влажной формы заболевания, меньше половины пациентов в России получают регулярное лечение сухой макулодистрофии, остальные либо получают его нерегулярно, либо оставляют заболевание вовсе бесконтрольным (18,2 %) .
Курсовое лечение сухой макулодистрофии в условиях стационара не имеет смысла, так как весь объём наблюдений и необходимой замещающей терапии можно выполнять на уровне поликлиники.
Для профилактики возрастной макулодистрофии требуется ещё в молодом возрасте исключить факторы риска: курение, наличие в рационе большого количества насыщенных жирных кислот, избыточную инсоляцию. Если факторы риска не удалось исключить, то после 50-ти лет нужно начинать профилактический приём витаминно-минеральных комплексов с каротиноидами.
Список литературы
- Нероев В. В. Доклад на VIII Российском общенациональном офтальмологическом форуме // Российская офтальмология онлайн. — М., 2015. — № 19.
- Еднева Я. Н., Миронова Э. М., Абрамова О. С. Гемодинамика глаза у больных “сухой” формой склеротической макулодистрофии до и после комбинированной аргонлазерной стимуляции // Лазерные методы лечения и ангиографические исследования в офтальмологии. — М., 1983. — С. 85-88.
- Rosenfeld P. J., et al. Ranibizumab for neovascular age-related macular degeneration // N Engl J Med. — 2006; 355: 1419-1431.ссылка
- Егоров Е. А., Романенко И. A. Возрастная макулярная дегенерация. Вопросы патогенеза, диагностики и лечения // РМЖ “Клиническая Офтальмология” — 2009. — № 1. — С. 42.
- Клинические рекомендации. Офтальмология // Под ред. Л. К. Мошетовой, А. П. Нестерова, Е. А. Егорова. — М.: ГЭОТАР-Медиа, 2007. — 256 с.
- Кацнельсон Л. А., Лысенко В. С., Балишанская Т. И. Клинический атлас патологии глазного дна. — 3-е изд. — М.: ГЭОТАР-Медиа, 2004. — 152 с.
- Age-Related Eye Disease Study Research Group. A randomized, placebo–controlled, clinical trial of high–dose supplementation with vitamins C and E and beta carotene for age-related cataract and vision loss: AREDS report no. 9 // Arch Ophthalmol. — 2001; 119 (10): 1439-1452.ссылка
- Cherney E. F. Патогенез сосудистой макулодистрофии // Офтальмологический конгресс “Белые ночи”. — 2001. — С. 3-5.
- Clemons T. E., Milton R. C., Klein R., Seddon J. M., et al. Risk factors for the incidence of Advanced Age-Related Macular Degeneration in the Age-Related Eye Disease Study (AREDS) AREDS report no. 19 // Ophthalmology. — 2005; 112 (4): 33-99.ссылка
- Floyd R. A., Carney J. M. Free radical damage to protein and DNA: mechanisms involved and relevant observations on brain undergoing oxidative stress // Ann. Neurol. — 1992; 32: 22-27.ссылка
- Клиническая физиология зрения. // Под ред. А. М. Шамшиновой. — М.: Научно-мед. фирма МБН, 2006. — 944 с.
- Ehrlich R., Harris A., Kheradiya N. S., Winston D. M., et al. Age-related macular degeneration and the aging eye // Clin Interv Aging. — 2008; 3 (3): 473-482.ссылка
- Ding X., Patel M., Chan C. C. Molecular pathology of age-related macular degeneration // Prog Retin Eye Res. — 2009; 28 (1): 1-18.ссылка
- Егоров Е. А., Астахов Ю. С. Актуальные вопросы в лечении и профилактике возрастной макулодистрофии // Российская офтальмология онлайн. — М., 2014. — № 15.
- Алпатов С. А., Щуко А. Г., Урнева Е. М., Малышев В. В. Возрастная макулярная дегенерация. — М.: ГЭОТАР-Медиа, 2010. — С. 13, 35-36.
- Macular Photocoagulation Study Group. Risk factors for choroidal neovascularization in the second eye of patients with juxtafoveal of subfoveal choroidal neovascularization secondary to age-related macular degeneration // Arch. Ophthalmol. — 1997; 115: 741-747.ссылка
- Regillo C. D., et al. Randomized, double-masked, sham-controlled trial of ranibizumab for neovascular age-related macular degeneration: PIER Study year 1 // Am J Ophthalmol. — 2008; 145: 239-248.ссылка
- Evans J. R., Lawrenson J. G. Antioxidant vitamin and mineral supplements to slow down the progression of age-related macular degeneration (AMD) // Cochrane Database Syst Rev. — 2017; 7: CD000254.ссылка
- Beatty S., Koh H., Phil M., Henson D., Boulton M. The role of oxidative stress in the pathogenesis of age-related macular degeneration // Surv Ophthalmol. — 2000; 45 (2): 115-134.ссылка
Причины макулодистрофии
Существует ряд факторов, способных вызвать этот патологический процесс, приводящий к ухудшению зрения. Осознание ключевых факторов, которые способствуют развитию данного расстройства, помогает лучше понять природу болезни и возможные пути её предотвращения.
Генетическая предрасположенность играет важную роль в развитии макулодистрофии. Наличие в семейной истории случаев данного заболевания увеличивает риск его возникновения. Исследования показывают, что определённые генные мутации могут способствовать развитию этой патологии у следующих поколений.
Возраст является ещё одним значительным фактором влияния. Со временем ткани человеческого организма подвергаются естественному износу, и область макулы, не являясь исключением, теряет свою эффективность, что приводит к ухудшению центрального зрения. Возрастные изменения в структуре глаз являются одними из наиболее часто регистрируемых причин.
Сопутствующие заболевания также могут оказать воздействие на здоровье макулы. Диабет, гипертония, дислипидемия и некоторые аутоиммунные заболевания могут повлиять на состояние сосудов и кровоснабжения центральной области сетчатки, что в свою очередь способствует развитию дегенеративных процессов.
Кроме того, вредные привычки, такие как курение и злоупотребление алкоголем, увеличивают вероятность развития макулодистрофии. Никотин и алкоголь оказывают отрицательное воздействие на кровеносные сосуды, ухудшая циркуляцию крови и способствуя накоплению токсинов, что повреждает сетчатку.
Ультрафиолетовое излучение также представляет собой существенный фактор риска. Длительное воздействие солнечного света без надлежащей защиты может вызвать фотохимическое повреждение сетчатки, что со временем приведёт к дегенеративным изменениям макулы.
Наконец, необходимо отметить важность правильного питания и поддержания здорового образа жизни. Недостаток витаминов и антиоксидантов, который может возникнуть при неадекватном питании, способствует ослаблению сетчатки и увеличению риска развития макулодистрофии. Витамины, такие как А, С, Е, а также цинк и лютеин, играют важную роль в поддержании здоровья глаз и снижении вероятности возникновения заболевания.
Понимание этих факторов и соблюдение рекомендаций позволяет значительно уменьшить риск возникновения макулодистрофии и поддерживать хорошее зрение на долгие годы.
Разновидности макулодистрофии
Макулодистрофия представляет собой группу различных заболеваний, поражающих центральную часть сетчатки глаз. Каждый тип макулодистрофии имеет свои особенности, но все они приводят к нарушению центрального зрения. Рассмотрим детально наиболее распространенные виды данной патологии.
-
Возрастная макулярная дегенерация (ВМД)
ВМД является одной из самых распространенных форм макулодистрофии и в основном поражает людей старшего возраста. Она подразделяется на две формы:
-
Сухая (неэкссудативная) ВМД
Эта форма характеризуется медленным прогрессированием и накоплением жировых отложений (друзы) под сетчаткой. Пациенты могут не замечать значительных изменений в зрении на ранних стадиях заболевания.
-
Влажная (экссудативная) ВМД
Более агрессивная форма, при которой происходит аномальный рост кровеносных сосудов под сетчаткой. Это может привести к отеку и кровоизлияниям, что значительно ухудшает зрение.
-
-
Ювенильная макулодистрофия
Этот тип заболевания проявляется у молодых людей и детей. Включает несколько подтипов, зависящих от генетических факторов:
-
Болезнь Штаргардта
Наследственная форма макулодистрофии, при которой начинают разрушаться фоторецепторы сетчатки. Проявляется в детском или юношеском возрасте и постепенно приводит к значительному ухудшению зрения.
-
Болезнь Беста
Другой наследственный тип, характеризующийся накоплением липофусцина под сетчаткой. Начинается обычно в детстве и медленно прогрессирует.
-
-
Миопическая макулодистрофия
Эта форма связана с высокой степенью близорукости. Изменения в глазном яблоке приводят к дегенеративным процессам в макуле, что вызывает ухудшение центрального зрения. Патология чаще всего встречается у людей с тяжелой миопией.
-
Вторичная макулодистрофия
Данный тип заболевания развивается как осложнение других глазных патологий или системных заболеваний, таких как диабетическая ретинопатия или ретинит пигментоза. Лечение обычно направлено на устранение основного заболевания.
Понимание различных типов макулодистрофии помогает в ранней диагностике и выборе наиболее эффективного лечения, что может существенно улучшить качество жизни пациента. Важно отмечать любые изменения в зрении и регулярно проходить осмотры у офтальмолога.
Видео по теме:
Вопрос-ответ:
Что такое макулодистрофия и что вызывает это заболевание?
Макулодистрофия, также известная как возрастная макулярная дегенерация (ВМД), это хроническое заболевание, поражающее центр сетчатки — макулу. Она отвечает за четкость центрального зрения, необходимого для чтения, вождения и распознавания лиц. Основной причиной ВМД является возраст, наиболее часто заболевание диагностируется у людей старше 50 лет. Дополнительные факторы риска включают генетическую предрасположенность, курение, ожирение, высокое кровяное давление и неправильный режим питания.
Какие симптомы у макулодистрофии, и как она проявляется на ранних стадиях?
Начальные симптомы макулодистрофии могут быть незаметными и включают размытое центральное зрение, появление тёмных пятен или искаженных участков в поле зрения. Со временем симптомы могут прогрессировать, вызывая значительное ухудшение центрального зрения, что делает трудным выполнение таких задач, как чтение или управление автомобилем. Важно отметить, что периферийное зрение обычно остаётся нетронутым. Поэтому регулярные осмотры у офтальмолога крайне важны для раннего выявления и лечения заболевания.
Какие современные методы лечения макулодистрофии существуют и насколько они эффективны?
Лечение макулодистрофии зависит от её типа: сухой или влажной. Сухая форма ВМД, к сожалению, не имеет специфического лечения, однако питательные добавки с высоким содержанием антиоксидантов и цинка могут замедлить прогрессирование заболевания. Влажная форма требует более активного подхода, включая инъекции препаратов, блокирующих фактор роста эндотелия сосудов (VEGF). Эти препараты помогают уменьшить новообразование сосудов и утечку жидкости. Помимо этого, применяются такие методы, как фотодинамическая терапия (ФДТ) и лазерная коагуляция, которые также направлены на ограничение повреждений сетчатки. Эти методики не могут полностью излечить макулодистрофию, но способны существенно замедлить её прогрессирование и сохранить качество жизни пациента.
Может ли изменение образа жизни помочь в профилактике или замедлении прогрессирования макулодистрофии?
Да, изменение образа жизни может существенно повлиять на риски развития макулодистрофии и замедлить её прогрессирование. Ключевые рекомендации включают отказ от курения, поскольку оно значительно увеличивает шанс развития ВМД. Сбалансированное питание, богатое овощами, фруктами, рыбой, орехами и зеленью, важно для поддержания здоровья глаз. Регулярные физические упражнения также играют положительную роль, способствуя улучшению общего состояния сосудистой системы. Защита глаз от ультрафиолетовых лучей с использованием солнцезащитных очков и контроль артериального давления являются дополнительными мерами, которые могут помочь снизить риск прогрессирования заболевания.