Латентный аутоиммунный диабет у взрослых (Latent Autoimmune Diabetes in Adults — LADA) — это один из специфических типов сахарного диабета, при котором повышенный уровень глюкозы (сахара) в крови связан с дефицитом инсулина, как при сахарном диабете 1-го типа, но болезнь начинает развиваться после 30–35 лет, как при сахарном диабете 2-го типа . Основными симптомами являются сухость во рту, жажда и учащённое мочеиспускание.
Синонимы: скрытый аутоиммунный диабет у взрослых, скрытый сахарный диабет, LADA-диабет, LADA.
Чтобы лучше понять, что такое LADA, важно знать, что из себя представляет сахарный диабет (СД). Это хроническое метаболическое заболевание, для которого характерно продолжительное повышение уровня глюкозы в крови, что вызвано нарушениями в выработке и/или действии гормона инсулина, который контролирует этот уровень глюкозы.
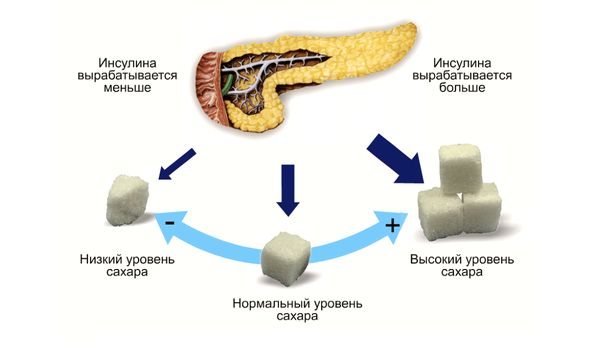
Инсулин регулирует уровень глюкозы в крови
Если повышенный уровень глюкозы (гипергликемия) сохраняется длительное время, то возникают различные осложнения, которые могут привести к инвалидности.
Чаще всего встречается сахарный диабет 1 или 2-го типов (СД 1 и 2). Но есть и другие разновидности, такие как LADA. Как уже было отмечено, у него есть признаки обоих этих типов: как и для СД 1, для LADA характерен дефицит инсулина из-за аутоиммунного разрушения бета-клеток поджелудочной железы, что требует инсулинотерапии. Однако СД 1 начинается в детском и подростковой возрасте, а LADA — в зрелом возрасте, как СД 2. Кроме того, симптомы в начале заболевания могут быть слабо выражены. Поэтому диабет называют латентным: в переводе с латинского языка «latens», «latentis» означает скрытый, невидимый.
Распространённость LADA
Во всём мире распространённость сахарного диабета растёт. По данным Всемирной организации здравоохранения (ВОЗ) за 2021 год, в мире с этой болезнью живёт 537 млн взрослых .
На долю LADA приходится 3–12 % всех случаев СД у взрослых. Он более распространён в Европе, чем в других частях мира, включая Азию и Северную Америку .
Причины и факторы риска LADA
Болезнь развивается из-за аутоиммунных нарушений, при которых иммунная система поражает клетки собственных органов, в случае LADA она разрушает бета-клетки поджелудочной железы, вырабатывающие инсулин.
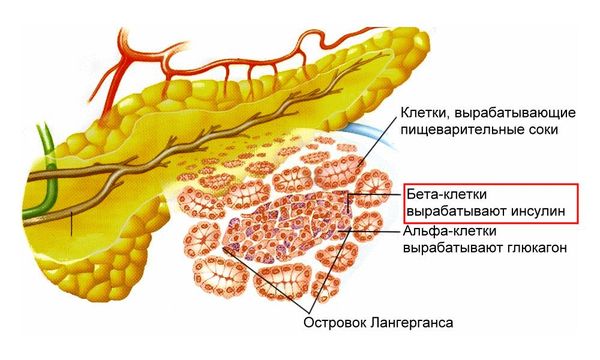
Бета-клетки поджелудочной железы, вырабатывающие инсулин
Важное значение в развитии болезни имеет генетическая предрасположенность к аутоиммунным нарушением, т. е. если у родственников есть такие нарушения, то риск возникновения LADA выше.
По мнению учёных, на развитие заболевания также могут влиять неблагоприятные факторы внешней среды (например, загрязнение воздуха и питьевой воды), курение и образ жизни. Но исследований, которые бы это подтверждали, пока недостаточно .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы LADA
Болезнь начинает проявляться после 30–35 лет, это важный признак LADA . Основные симптомы, как и всех других типов сахарного диабета, связаны с наличием гипергликемии (повышенного уровня глюкозы в крови). Она проявляется сухостью во рту, жаждой, учащённым мочеиспусканием и общей слабостью. Причём, даже если человек с сахарным диабетом будет бороться с жаждой и стараться пить меньше жидкости, учащённое мочеиспускание сохранится. Также может беспокоить зуд кожи и снижение веса.
В начале заболевания симптомы могут быть слабовыраженными, больные могут не придавать значения этим изменениям.
Патогенез LADA
Чтобы понять механизм развития LADA, нужно сначала разобраться, как развивается сахарный диабет 1 и 2-го типов:
- СД 1 возникает из-за сбоя в работе иммунной системы, которая начинает вырабатывать большое количество антител к бета-клеткам поджелудочной железы, выделяющих инсулин. Антитела атакуют бета-клетки, разрушая их. Это приводит к развитию дефицита инсулина и, как следствие, к появлению гипергликемии.
- СД 2 возникает из-за инсулинорезистентности (нечувствительности тканей к инсулину). Т. е. инсулин вырабатывается, он есть в крови человека, но не оказывает никакого действия, так как ткани нечувствительны к нему. Также влияет нарушение работы бета-клеток поджелудочной железы. СД 2 обычно развивается на фоне ожирения и избыточной массы тела, что может быть связано с нездоровым образом жизни и наследственной предрасположенностью.
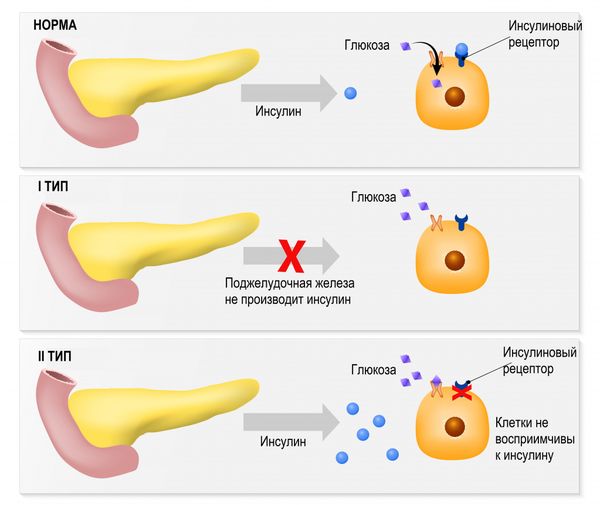
Выработка инсулина в норме, при СД 1 и СД 2
При LADA, как и при СД 1, обнаруживаются антитела к бета-клеткам поджелудочной железы. Их наличие говорит об аутоиммунной причине заболевания. Однако при СД 1 обычно обнаруживается скопление нескольких видов антител к бета-клеткам, в то время как при LADA в основном определяется лишь один из видов — GAD-антитела, которые направлены против основного фермента бета-клеток.
Кроме того, при LADA аутоиммунный процесс, по-видимому, протекает мягче, поэтому повреждение бета-клеток прогрессирует медленнее, чем при СД 1. На это указывает тот факт, что пациенты с LADA иногда не нуждаются в инъекциях инсулина в течение некоторого времени в начале заболевания. Длительность этого периода зависит от активности аутоиммунного процесса, например при низкой активности разрушение бета-клеток будет происходить очень медленно.
Факт, что у пациентов с LADA на момент выявления заболевания выработка инсулина выше, чем у пациентов с СД 1, может указывать на то, что в патогенезе заболевания, возможно, играют роль и другие механизмы, помимо аутоиммунного разрушения бета-клеток. Например, есть исследования, выявившие у людей с LADA инсулинорезистентность, хотя и не такую выраженную, как при СД 2 . Ещё одно сходство с СД 2 — редкое развитие кетоацидоза (появления в крови кетоновых тел), который проявляется тошнотой, рвотой и болями в животе.
Общие черты LADA с СД 2 позволяют предположить, что факторы образа жизни (избыточный вес, отсутствие физической активности), которые способствуют развитию инсулинорезистентности, могут повышать риск развития LADA. Но, как уже было отмечено, исследований о влиянии этих факторов на развитие болезни недостаточно .
Классификация и стадии развития LADA
Классификация сахарного диабета:
- Сахарный диабет 1-го типа.
- Сахарный диабет 2-го типа.
- Другие специфические типы сахарного диабета:
- генетические дефекты функции бета-клеток (MODY1, MODY2, MODY3, транзиторный и перманентный неонатальный СД, мутация митохондриальной ДНК и др.);
- генетические дефекты действия инсулина (инсулинорезистентность типа А, лепречаунизм, липоатрофический СД и др.);
- заболевания поджелудочной железы (панкреатит, новообразования, муковисцидоз и др.);
- болезни эндокринной системы (акромегалия, синдром Иценко — Кушинга, глюкагонома, феохромоцитома, гипертиреоз, соматостатинома, альдостерома и др);
- сахарный диабет, связанный с лекарственными препаратами или химическими веществами (никотиновой кислотой, глюкокортикоидами, тиреоидными гормонами, α- и β-адреномиметиками, β-адреноблокаторами, тиазидами и др.);
- инфекции (врождённая краснуха, цитомегаловирус и др.);
- необычные формы иммунологически опосредованного СД (антитела к инсулину, антитела к рецепторам инсулина, синдром ригидного человека и др.);
- другие генетические синдромы, иногда сочетающиеся с СД (синдром Дауна, атаксия Фридрейха, хорея Гентингтона, синдром Клайнфельтера, синдром Лоренса — Муна — Бидля, миотоническая дистрофия и др.);
- гестационный сахарный диабет .
LADA относится к другим специфическим типам СД, а именно к группе «необычные формы иммунологически опосредованного СД».
Осложнения LADA
Осложнения LADA, как и любого другого типа СД, развиваются из-за длительно существующей гипергликемии в случае несвоевременной диагностики или неэффективного лечения. Они бывают острыми и хроническими.
Острые осложнения
К острым относятся диабетические комы. Они могут развиваться как при повышенном уровне глюкозы (гипергликемическая кома), так и при низком уровне (гипогликемическая кома).
Гипергликемические комы развиваются постепенно: состояние и самочувствие пациента ухудшается в течение нескольких дней. При этом нарастает сухость во рту и жажда, учащается мочеиспускание, появляется выраженная общая слабость и недомогание.
Гипогликемическая кома развивается быстро. Она обычно возникает у людей, которые получают препараты инсулина или другие сахароснижающие средства. Возможные причины такой комы:
- передозировка препаратами, снижающими сахар;
- голодание и пропуск приёма пищи;
- чрезмерная физическая активность.
Хронические осложнения
Они возникают через несколько лет течения заболевания, если в ходе лечения не удалось достичь оптимального и безопасного уровня глюкозы в крови.
К хроническим осложнениям относятся:
1. Диабетические микроангиопатии. Это группа патологических изменений, которые происходят в мелких кровеносных сосудах, таких как артериолы, капилляры и венулы. Микроангиопатии развиваются в различных органах и тканях организма и приводят к разным осложнениям, среди которых:
- Ретинопатия — поражение сосудов сетчатки глаз, которое может приводить к потере зрения. Это состояние выявляется офтальмологом при осмотре. Поэтому пациенты с СД должны регулярно проверяться у этого специалиста, чтобы как можно раньше выявить это осложнение.
- Нефропатия — поражение почечных капилляров, которое может привести к развитию хронической почечной недостаточности. На неё может указывать появление альбумина или белка в моче (выявляются с помощью лабораторных анализов), а также снижение функции почек, которая диагностируется по уровню скорости клубочковой фильтрации (СКФ).
2. Диабетические макроангиопатии. Это группа осложнений, которые затрагивают крупные артерии и кровеносные сосуды у пациентов с СД. Макроангиопатии могут включать в себя следующие состояния:
- Атеросклероз — хроническое заболевание, при котором на стенках артерий образуются бляшки из жировых отложений и кальция. У пациентов с СД атеросклероз часто развивается в более раннем возрасте и прогрессирует быстрее, чем у людей без диабета. Это увеличивает риск сердечно-сосудистых заболеваний. Поэтому больные с СД относятся к категории высокого риска развития сердечно-сосудистых заболеваний.
Атеросклероз
- Ишемическая болезнь сердца — это состояние, при котором миокард (сердечная мышца) недостаточно кровоснабжается из-за сужения или блокировки коронарных артерий. Это может привести к стенокардии (болям в груди) или инфаркту миокарда (сердечному приступу).
- Инсульт — острое нарушение кровотока в головном мозге. Развивается на фоне атеросклеротических изменений в сосудах, поставляющих кровь в мозг, что приводит к его ишемии (недостаточному кровоснабжению).
- Поражение периферических сосудов. При этом состоянии артерии, поставляющие кровь в ноги и руки, становятся суженными или заблокированными. Это может привести к болям в ногах при ходьбе, а в критических случаях — к язвам на ногах.
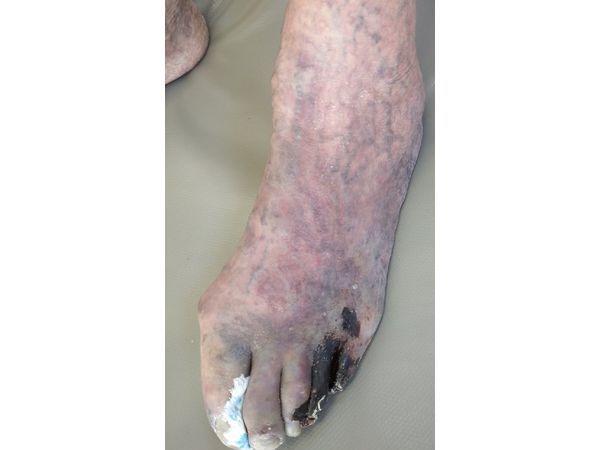
3. Диабетическая нейропатия — это поражение нервных волокон и сосудов, которое может вызвать нарушения чувствительности и функции нервов. Сначала это проявляется болью, ощущением покалывания и онемения пальцев рук и ног. Затем может развиваться такое серьёзное осложнение, как синдром диабетической стопы, при котором на стопах возникают язвы, способные привести к гангрене (омертвению тканей), что потребует ампутации. Поэтому пациентам с сахарным диабетом нужно тщательно следить за своими ногами, применять специализированную обувь и стельки для неё, чтобы своевременно выявлять и лечить любые возникающие проблемы.
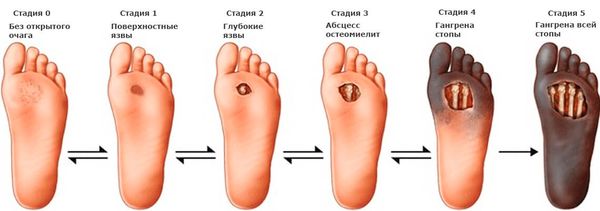
Стадии развития диабетической стопы
Контроль над уровнем глюкозы в крови, поддержание здорового образа жизни, регулярное медицинское наблюдение и лечение могут помочь предотвратить или замедлить развитие хронических осложнений при СД .
Диагностика LADA
На приёме врач спросит о жалобах и проведёт полное физикальное обследование: оценит состояние кожи и видимых слизистых оболочек, измерит рост, вес, пульс, артериальное давление и другие параметры.
Затем назначит лабораторные исследования, в первую очередь анализ крови и мочи на глюкозу, а также анализ крови на гликозилированный гемоглобин.
Критерии диагностики сахарного диабета:
- натощак уровень глюкозы в венозной крови равен или больше 7 ммоль/л, а через 2 часа после еды, перорального теста на толерантность к глюкозе (при котором пациенту дают выпить 75 г безводной глюкозы) или в любое время равен или больше 11,1 ммоль/л;
- уровень гликозилированного гемоглобина выше 6,5 %;
- появление глюкозы в моче.
Чтобы подтвердить LADA, проводится анализ на антитела. Диагноз ставится при наличии следующих критериев:
- обнаружены антитела к бета-клеткам поджелудочной железы;
- заболевание начало развиваться после 30–35 лет;
- у пациента нет потребности в инсулине в течение около 6 месяцев после начала заболевания (при раннем своевременном выявлении болезни).
Для определения функции бета-клеток может потребоваться анализ крови на уровень С-пептида натощак. С-пептид — это показатель выработки инсулина. У пациентов с LADA он снижается медленнее, чем у больных с СД 1, но быстрее, чем у больных СД 2 .
Лечение LADA
Общие рекомендации для людей с сахарным диабетом
Правильное питание и образ жизни играют фундаментальную роль в лечении сахарного диабета, помогая улучшить обмен веществ и снизить инсулинорезистентность. Это обязательная составляющая терапии СД, которую нельзя заменить приёмом лекарственных препаратов.
Диета
Поскольку питание составляет важную часть жизни пациента и сильно влияет на его общее благополучие, рекомендуемая диета должна учитывать его индивидуальные предпочтения. Это поможет человеку постепенно сформировать здоровые пищевые привычки и сбалансированный рацион питания.
Людям с сахарным диабетом рекомендуется:
1. Контролировать количество съеденных углеводов, так как именно они влияют на уровень глюкозы в крови. Потребление углеводов должно быть не только умеренным, но и равномерным в течение дня. Также важно:
- Отдавать предпочтение сложным углеводам, которые медленно усваиваются и не вызывают резких колебаний уровня глюкозы в крови. Сложные углеводы содержатся в таких продуктах, как цельнозерновые хлебцы и хлеб, овёс, ячмень, киноа, бурый рис и др.
- Отказаться от простых углеводов, таких как сахар, сладости, сахаросодержащие напитки и другие продукты с высоким содержанием сахара. Можно использовать некалорийные сахарозаменители.
2. Включать в рацион овощи, фрукты в умеренном количестве (исключая очень сладкие фрукты, такие как виноград, инжир, финики и др.), молочные продукты с низким содержанием жира, продукты, богатые мононенасыщенными и полиненасыщенными жирными кислотами, такие как рыба и растительные масла.
3. Избегать переедания, для этого важно следить за размерами порций.
4. Ограничить калорийность рациона, если есть избыточный вес или выявлена инсулинорезистентность. Чтобы снизить вес, рекомендуется ограничить потребление в пищу жиров (особенно животного происхождения). Важно при этом избегать голодания, так как оно противопоказано при СД.
Физическая активность
Диету желательно сочетать с дозированными физическими нагрузками. Регулярная физическая активность помогает снизить инсулинорезистентность и избыточный вес, а также контролировать уровень глюкозы в крови. Полезно включить в повседневную жизнь аэробные упражнения, такие как ходьба, езда на велосипеде или плавание. Эти упражнения рекомендуется выполнять в течение 30–60 минут каждый день или хотя бы не менее трёх раз в неделю. Общее время физической активности должно составлять не менее 150 минут в неделю.
Пациенты, получающие инсулин, должны помнить, что физическая активность может снизить уровень сахара в крови, поэтому перед тренировкой нужно измерить уровень глюкозы и при необходимости слегка перекусить.
Самоконтроль
Чтобы посчитать количество съеденных углеводов, можно использовать систему хлебных единиц (ХЕ). 1 ХЕ соответствует количеству продукта, содержащего 10 грамм углеводов. Например, 1 ХЕ — это 1 кусок хлеба, 1 стакан молока или кефира, 2 столовые ложки макарон или каши, 1 картофель среднего размера, 1 яблоко или полбанана и т. д. Чтобы рассчитать, сколько ХЕ в любом продукте, купленном в магазине, нужно найти на этикетке, сколько грамм углеводов содержится в этом продукте, и разделить это число на 10. При помощи ХЕ человек с СД может вычислить дозу инсулина, которую необходимо уколоть перед едой, чтобы обеспечить нормальный уровень глюкозы в крови после приёма пищи.
Пациенту с СД важно регулярно контролировать уровень глюкозы в крови самостоятельно с помощью глюкометра, а также следить за артериальным давлением и уровнем холестерина. Чтобы научиться самоконтролю при СД, рекомендуется пройти обучение в Школе сахарного диабета, которую проводят врачи эндокринологи и диетологи. Это поможет лучше понять своё заболевание и управлять им.
Управление СД — это индивидуальный процесс, поэтому важно регулярно посещать лечащего врача, чтобы разработать наиболее подходящий план лечения и диеты, соответствующий потребностям и жизненным обстоятельствам пациента.
Лечение скрытого сахарного диабета
Медикаментозное лечение подбирается каждому больному индивидуально и зависит от уровня инсулина.
Это может быть комбинация инсулинов короткого и длительного действия, как при СД 1. Возможна также комбинация инсулина длительного действия и других сахароснижающих препаратов (например, из группы ингибиторов ДПП-4), которые используются при лечении СД 2. Однако при LADA эффективны не все лекарства, которые применяются при СД 2. Поэтому решение об их выборе и назначении принимает лечащий врач.
При достаточном уровне собственного инсулина в лечении могут использоваться только сахароснижающие препараты без инъекций инсулина. Но в этом случае нужно контролировать не только уровень глюкозы, но и уровень инсулина, так как при LADA выработка инсулина со временем снижается и нужно вовремя изменить стратегию лечения .
Дополнительно принимать витамины и микроэлементы в виде препаратов или другие пищевые добавки растительного происхождения при лечении СД нет нужно, если нет признаков их дефицита .
Прогноз. Профилактика
При раннем выявлении заболевания и хорошем его контроле прогноз благоприятный. Если диагностика была поздней или лечение проводилось неправильно, развиваются осложнения, и человек может стать инвалидом. Поэтому ключом к улучшению прогноза при LADA является строгий контроль уровня глюкозы в крови .
Профилактика LADA
Заболевание является аутоиммунным, т. е. развивается у людей с генетической предрасположенностью к таким нарушениям. Однако есть предположение, что образ жизни тоже может влиять на его развитие, поэтому для профилактики LADA можно рекомендовать:
- вести здоровый образ жизни;
- правильно питаться;
- избегать перегрузок, стрессов и частых вирусных инфекций.
Всё это положительно влияет на иммунную систему, что помогает снизить риск не только LADA, но и многих других заболеваний.
Список литературы
- Jones A. G., McDonald T. J., Shields B. M. et al. Latent Autoimmune Diabetes of Adults (LADA) Is Likely to Represent a Mixed Population of Autoimmune (Type 1) and Nonautoimmune (Type 2) Diabetes // Diabetes Care. — 2021. — Vol. 44, № 6. — Р. 1243–1251. ссылка
- NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in diabetes since 1980: a pooled analysis of 751 population-based studies with 4.4 millionparticipants // Lancet. — 2016. — Vol. 387, № 10027. — Р. 1513–1530.ссылка
- Diabetes // WHO. — 2023. ссылка
- Turner R., Stratton I., Horton V. et al. UKPDS 25: autoantibodies to islet-cell cytoplasm and glutamic aciddecarboxylase for prediction of insulin requirement in type 2 diabetes. UKprospective diabetes study group // Lancet. — 1997. — Vol. 350, № 9087. — Р. 1288–1293.ссылка
- Maddaloni E., Moretti C., Mignogna C., Buzzetti R. Adult-onset autoimmune diabetes in 2020: An update // Maturitas. — 2020. — Vol. 137. — P. 37–44.ссылка
- Carlsson S. Etiology and Pathogenesis of Latent Autoimmune Diabetes in Adults (LADA) Compared to Type 2 Diabetes // Front Physiol. — 2019. — Vol. 10. — Р. 320.ссылка
- Смирнова О. М., Кононенко И. В., Дедов И. И. Гетерогенность сахарного диабета. Аутоиммунный латентный сахарный диабет у взрослых (LADA): определение, распространённость, клинические особенности, диагностика, принципы лечения // Сахарный диабет. — 2008. — Т. 11, № 4. — С. 18–23.
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом / под редакцией И. И. Дедова, М. В. Шестаковой, А. Ю. Майорова. — 11-й выпуск. — М., 2023.
- Buzzetti R., Tuomi T., Mauricio D. et al. Management of Latent Autoimmune Diabetes in Adults: A Consensus Statement From an International Expert Panel // Diabetes. — 2020. — Vol. 69, № 10. — Р. 2037–2047.ссылка
- Hals I. K. Treatment of Latent Autoimmune Diabetes in Adults: What is Best? // Curr Diabetes Rev. — 2019. — Vol. 15, № 3. — Р. 188–193.ссылка
- Diabetes, a silent killer in Africa // WHO. — 2023.
Влияние генетики на развитие LADA
Изучение генетических факторов, связанных с LADA, показывает тесную связь с аутоиммунными реакциями. Генетические мутации и вариации в определённых генах могут провоцировать нарушение иммунной системы, что приводит к атаке организма на собственные бета-клетки поджелудочной железы, отвечающие за выработку инсулина. Эта особенность роднит LADA с диабетом 1 типа, хотя в клинических проявлениях и течении заболеваний есть различия.
Некоторые конкретные гены, такие как HLA (антигены лейкоцитов человека), играют значительную роль в развитии LADA. Эти гены участвуют в процессах распознавания и представления антигенов иммунной системе. Нарушения в их работе могут привести к внедрению аутоиммунных реакций. Также были выявлены другие гены, например PTPN22 и INS, которые влияют на предрасположенность к LADA и связаны с другими аутоиммунными заболеваниями.
Важной особенностью генетической предрасположенности к LADA является её промежуточное положение между диабетом 1 и 2 типов. Люди, страдающие этим заболеванием, могут иметь генетические маркеры обоих типов диабета. Это подтверждает гипотезу о том, что LADA является гибридной формой диабета, сочетающей черты обоих основных типов. Генетические исследования позволяют обнаружить уникальные особенности LADA, которые отличают её от классических форм диабета.
Учитывая значимость генетических исследований для понимания предрасположенности к LADA, важно продолжать развивать эту область науки. Дальнейшие исследования могут привести к созданию более точных методов диагностики и индивидуализированных подходов к лечению, основанных на генетическом профиле пациентов. Возможность раннего выявления склонности к LADA позволит своевременно предпринимать профилактические меры и улучшить прогноз для пациентов.
Сравнение LADA с сахарным диабетом 1 и 2 типов
Симптомы
- LADA: Сходны с признаками диабета 1 типа, но развиваются медленнее. Пациенты могут испытывать усталость, повышенную жажду и частое мочеиспускание.
- Диабет 1 типа: Быстрое возникновение симптомов, таких как значительное уменьшение веса, сильная жажда и часто повторяющиеся инфекции.
- Диабет 2 типа: Симптомы зачастую медленно нарастают. Включают в себя хроническую усталость, ухудшение зрения и медленное заживление ран.
Механизмы развития
- LADA: Автоиммунное заболевание, при котором происходит атакование клеток поджелудочной железы, производящих инсулин. Однако процесс носит более медленный характер, чем при диабете 1 типа.
- Диабет 1 типа: Также автоиммунное заболевание, но с более быстрым и агрессивным разрушением инсулин-продуцирующих клеток.
- Диабет 2 типа: В основе лежат инсулинорезистентность и дисфункция бета-клеток. Сначала организм производит больше инсулина, чтобы компенсировать резистентность, но со временем функция бета-клеток ухудшается.
Диагностика
- LADA: Диагностика включает тесты на антитела и оценку уровня инсулина в крови. Могут понадобиться дополнительные генетические исследования.
- Диабет 1 типа: Определяется с помощью тестов на антитела, а также показателей уровня глюкозы в крови и наличия кетонов в моче.
- Диабет 2 типа: Основывается на анализах крови, таких как тест на гликированный гемоглобин (HbA1c), уровень глюкозы натощак и пероральный глюкозотолерантный тест.
Лечение
- LADA: включает использование инсулина и мониторинг уровня сахара в крови. Могут применяться и другие медикаменты, направленные на поддержание функции бета-клеток.
- Диабет 1 типа: Также требует регулярного введения инсулина, а также частого контроля уровня глюкозы. Необходима корректировка дозы инсулина в зависимости от питания и физической активности.
- Диабет 2 типа: Лечение включает изменение образа жизни, такую как диета и физическая активность, а также медикаментозное вмешательство для снижения уровня глюкозы и улучшения инсулиновой чувствительности.
Понимание различий между этими типами диабета позволяет более точно подбирать методы терапии и подходы к управлению заболеванием, что способствует улучшению качества жизни пациентов.
Видео по теме:
Вопрос-ответ:
Что такое скрытый сахарный диабет (LADA) и чем он отличается от других типов диабета?
Скрытый аутоиммунный диабет взрослых (LADA) — это форма диабета, который проявляется в зрелом возрасте, обычно после 30 лет, но имеет некоторые характеристики, объединяющие его с диабетом 1 типа. В отличие от диабета 2 типа, который часто связан с ожирением и инсулинрезистентностью, LADA вызывается аутоиммунной атакой на клетки поджелудочной железы, производящие инсулин. Поначалу LADA может быть ошибочно принят за диабет 2 типа, так как симптомы развиваются медленно, но при детальном обследовании выявляются антитела, характерные для диабета 1 типа.
Какие основные симптомы скрытого сахарного диабета (LADA)?
Основные симптомы скрытого сахарного диабета LADA включают постоянное чувство жажды (полидипсия), частые мочеиспускания (полиурия), необъяснимую потерю веса, чувство усталости и слабости, а также затуманивание зрения. Эти симптомы развиваются постепенно и могут быть не такими явными, как при диабете 1 типа, что затрудняет своевременную диагностику болезни.
Как диагностируется скрытый сахарный диабет (LADA)?
Диагностика скрытого сахарного диабета LADA включает несколько этапов. Во-первых, врач проводит анализы крови на уровне глюкозы и гемоглобина A1C. Затем, если подозрения на LADA подтверждаются, может быть назначено тестирование на наличие антител, как GAD (антитела к глутаматдекарбоксилазе), IA-2 и ZnT8, которые свидетельствуют об аутоиммунной реакции. Это помогает отличить LADA от диабета 2 типа и выбрать правильную стратегию лечения.
Какие методы лечения эффективны для пациентов с LADA?
Лечение пациентов с LADA требует индивидуального подхода. На ранних стадиях заболевания может быть достаточно использования медикаментов, сенсибилизирующих инсулин, таких как метформин. Однако, поскольку LADA — это аутоиммунное заболевание, со временем пациенты могут нуждаться в дополнении терапии внешним инсулином. Также важны регулярные физические упражнения и правильное питание для поддержания нормального уровня сахара в крови. Поскольку LADA имеет прогрессирующий характер, регулярное наблюдение у эндокринолога и коррекция лечения становятся ключевыми для поддержания здоровья пациента.