Гепатит D (Hepatitis D, HDV) — это тяжёлое острое или хроническое заболевание, которое вызывает вирус гепатита D. Протекает с воспалением и повреждением печени, что при хроническом течении часто приводит к циррозу и раку печени.
Болезнь развивается только в том случае, если человек одновременно заражён гепатитом В (Б).
Сейчас практически отсутствуют способы эффективного и безопасного лечения гепатита D, однако предотвратить заболевание можно благодаря своевременной вакцинации от гепатита B.
Гепатит Д
Краткая характеристика возбудителя
- Группа — Вирусы
- Реалм — Ribozyviria
- Семейство — Kolmioviridae
- Род — Deltavirus
- Вид — Вирус гепатита дельта (Hepatitis delta virus, HDV, 8 генотипов).
Впервые вирус гепатита D упоминается в 1977 году в работе итальянского врача-исследователя Марио Ризетто.
Вирус гепатита D (HDV) — это единственный уникальный вирусоподобный агент (он занимает промежуточное положение между вирусами животных и растений), способный вызвать заболевание у человека. Достоверно неизвестно, как он появился, однако предполагается, что к этому могли привести разрывы и перераспределение генетического материала в вирусах растений (вироидах) и участках матричной РНК человека.
HDV — это РНК-вирус с одноцепочечной кольцевой РНК очень маленького размера. Диаметр самого вируса составляет 35–37 нм. Он является вирусом-сателлитом и не может самостоятельно воспроизводить себя. Для жизни и развития ему обязательно требуется помощник — вирус гепатита B.
Вирус гепатита B крайне неэффективно проводит свою сборку, в результате чего появляется много пустых, не несущих генетической информации частиц. Этим и пользуется HDV, забирая их для своей жизнедеятельности. Поэтому для профилактики гепатита D важно не допустить заражения гепатитом B.
Для проникновения в клетку печени HDV прикрепляется белком оболочки (L-HBsAg) к рецепторам мембраны клетки (NTCP). Репликация РНК, т. е. её копирование, вируса гепатита D проходит в ядре инфицированной клетки. Причём это может происходить и без помощи вируса гепатита B и не всегда в клетках печени. Однако для окончательной сборки и выхода вируса практически всегда требуется вирус гепатита B .
Вирус гепатита D имеет антигены:
- HDAg, связанный с геномом вируса.
- антигены вируса гепатита B (L-HBsAg, M-HBsAg, S-HBsAg).
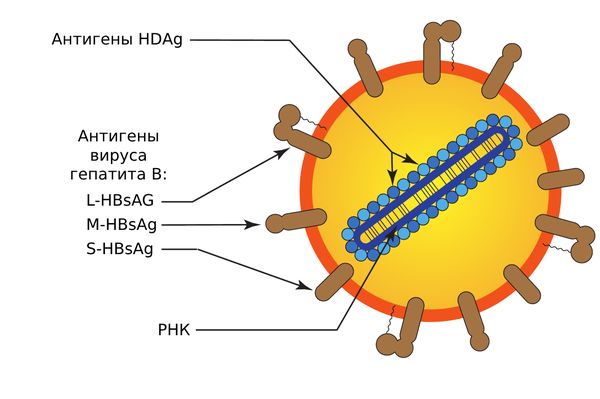
Строение вируса гепатита Д
У HDV отсутствуют собственные полимеразы — ферменты для синтеза нуклеиновых кислот, поэтому он свободно пользуется их человеческими аналогами. Также этот вирус обладает рибозимной активностью — способностью самостоятельно расщепляться и собираться после расщепления в единое целое.
Устойчивость HDV в окружающей среде несколько ниже, чем вируса гепатита B. Однако для полной инактивации, т. е. чтобы вирус потеряет свою инфекционную активность и способность вызывать болезнь, необходимы агрессивные методы физической и физико-химической дезинфекции, например стерилизация заражённых предметов с помощью автоклава, сухожарового шкафа или раствора хлорамина. Обычное ультрафиолетовое излучение, повышенная и пониженная температура не влияют на выживаемость вируса .
Эпидемиология
Точное количество больных неизвестно, однако при обследовании людей с гепатитом B у 4–6 % выявлены и маркеры гепатита D. Это позволяет говорить как минимум о 20 млн больных по всему миру .
С 80-х годов XX века случаев заражения гепатитом D стало меньше, что может быть связано с широким проведением вакцинации от гепатита B .
В России гепатит D среди больных гепатитом B наиболее распространён в республике Тыва (до 47 % среди HBsAg-позитивных лиц), Якутии (35 %) и Дагестане (15 %) .
Известно о 8 генотипах вируса гепатита D:
- 1-й генотип — наиболее распространён, встречается в России, Европе и Северной Америке. Характеризуется самым неблагоприятным течением и плохо поддаётся лечению.
- 2-й генотип — встречается преимущественно в Азии, Египте, Ближнем Востоке и Якутии;
- 3-й генотип — распространён в Южной Америке (часто неблагоприятное течение);
- 4-й генотип — встречается в Японии, Китае, в том числе на Тайване;
- 5–8-й генотипы — в основном преобладают в Африке.
Как передаётся гепатит D
Вирус распространяется следующими путями:
- парентерально (инъекции загрязнённым инструментом при медицинских вмешательствах, переливание крови, инъекционное введение наркотиков);
- половым путём (незащищённые половые контакты);
- вертикальный путь (от инфицированной матери плоду);
- редко при массивном загрязнении открытых свежих ран инфицированной кровью, а также при использовании несколькими людьми средств индивидуальной гигиены (бритв, зубных щёток, маникюрных принадлежностей).
Нельзя заразиться гепатитом D при поцелуях, обниманиях, чихании, кашле, употреблении заражённой пищи и воды, грудном кормлении (при условии, что ребёнок привит от гепатита B).
Для гепатита D характерно наличие территориальных и семейных очагов болезни, так как риск заражения повышается при длительных тесных контактах.
В зависимости от времени присоединения гепатита D к гепатиту B различают:
- Коинфекцию — заражение обоими вирусами происходит одновременно. До 90 % таких пациентов самостоятельно выздоравливают от гепатита D .
- Суперинфекцию — когда заражение гепатитом D происходит уже на фоне имеющегося гепатита В. При этом наблюдается обратное соотношение: до 90 % случаев болезни переходит в хроническое течение .
При заболевании может наблюдаться три варианта персистенции вирусов гепатитов B и D (сохранения в организме):
- много вирусных частиц гепатита D и минимальное или неопределяемое количество гепатита B (наибольшее число случаев);
- примерно одинаковое количество обоих вирусов;
- много вирусных частиц гепатита В и мало гепатита D (не более 3 % случаев) .
Группы риска заражения гепатитом D
- люди с вирусным гепатитом B;
- дети, рождённые от матерей с гепатитом D;
- люди, имеющие незащищённые половые контакты с больными гепатитом D;
- гомосексуалисты;
- наркоманы (как инъекционные, так и неинъекционные из-за рискованного поведения);
- люди, проживающие на территории, где распространено заболевание (например, в Якутии и Тыве), и в семейных очагах гепатита D;
- медицинские работники;
- пациенты отделений гемодиализа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы гепатита D (Д)
Инкубационный период длится 3–7 недель. В это время болезнь уже начинает развиваться в организме, но ещё никак себя не проявляет.
Симптомы острого гепатита D неотличимы от проявлений других острых вирусных гепатитов. Течение болезни может широко варьироваться от практически бессимптомных форм до тяжелейшего молниеносного гепатита. Может наблюдаться слабость, недомогание, тошнота, рвота, потеря аппетита, дискомфорт, боли в суставах и животе, тяжесть в правом подреберье. Моча часто приобретает тёмный цвет, а кал становится светлым, видимые слизистые оболочки и кожа приобретают желтушный оттенок.
При коинфицировании (одновременном заражении гепатитом B) симптомы появляются в две фазы: сначала развивается гепатит B, затем следует период улучшения, но потом симптомы вновь усиливаются из-за развития гепатита D. При таком течении 90 % людей выздоравливают, но в некоторых случаях возникает фульминантный гепатит — печёночная кома. Эта форма болезни развивается очень быстро: через несколько дней или недель печень перестаёт выполнять свои функции, возникает отёк мозга и человек впадает в кому.
При суперинфекции (присоединении гепатита D к уже имеющемуся гепатиту B) у 90 % пациентов болезнь прогрессирует, быстрее развивается цирроз, печёночная недостаточность и рак печени . Симптомы при этом такие же, отличие только в том, что раньше развиваются осложнения.
Факторы риска тяжёлого течения острого и хронического гепатита D:
- сопутствующая ВИЧ-инфекция и другие виды гепатитов;
- алкоголизм, наркомания;
- злоупотребление лекарствами, особенно токсичными для печени;
- соматические заболевания (например, сахарный диабет, ожирение, дистрофия).
Хронический гепатит D — как правило, наиболее тяжёлая и быстропрогрессирующая форма из всех вирусных гепатитов. Достаточно рано появляется недомогание (обычно в течение нескольких месяцев или лет), слабость, нарушается аппетит, возникает дискомфорт в правом подреберье. Может появиться зуд, пожелтение кожи и видимых слизистых оболочек, потемнение мочи и осветление кала. В большинстве случаев (в отличие от гепатита B) повышается уровень АЛТ и АСТ, нарушается соотношение альфа-, бета- и гамма-глобулинов. Процесс неумолимо прогрессирует, приводя к развитию цирроза печени, а в последующем к появлению портальной гипертензии, асциту и печёночной энцефалопатии, которые проявляются потерей веса, отёками, скоплением жидкости в брюшной полости, нарушением сна и психики, например ухудшением памяти и внимания, заторможенностью и нетипичным поведением.
Хронический гепатит D достоверно увеличивает риск и скорость развития рака печени, однако из-за стремительного течения самого гепатита большая часть больных просто не доживает до этого осложнения и погибает от цирроза печени.
Гепатит D у беременных
В публикациях практически отсутствуют данные о влиянии гепатита D на течение и исход беременности. Специфических отличий по сравнению с вирусным гепатитом B не отмечается — возможно более тяжёлое протекание острого гепатита, может нарушаться работа печени (проявляется слабостью, недомоганием, тошнотой, более частыми кровотечениями). Также у пациенток могут возникать послеродовые кровотечения.
Гепатит D у детей
В целом считается, что HDV от матери ребёнку передаётся достаточно редко. Течение гепатита D у детей, как правило, вначале более доброкачественное, чем у взрослых. Характерны минимальные клинические проявления в сочетании с высоким уровнем размножения вируса гепатита B и умеренным повышением ферментов печени. Однако с течением времени вирус гепатита B начинает размножаться медленнее, а вирус гепатита D, наоборот, быстрее, что неизбежно ведёт к развитию хронического активного гепатита, усилению фиброза печени с формированием цирроза .
Патогенез гепатита D (Д)
Входные ворота для вируса — это повреждённая кожа и слизистые оболочки, через которые инфицированная кровь проникает в системный кровоток (например, при инъекциях, незащищённом половом акте или попадании свежей крови на обширные раны). С током крови вирус гепатита D (HDV) попадает в клетки печени, где развивается и размножается.
Механизм влияния HDV на клетки до конца не изучен. Но известно, что под действием вируса усиливается экспрессия интерферон-стимулируемых генов и цитокинов. Экспрессией называется процесс, в ходе которого наследственная информация от гена преобразуется в РНК или белок. В результате клетки организма лучше распознают вирус гепатита B, но при этом поражают свои же клетки печени — гепатоциты.
Кроме того, вирус гепатита D обладает прямым разрушающим действием на гепатоциты. В некоторых работах показано, что ускоренный фиброз печени связан с высоким уровнем фактора некроза опухолей-альфа и интерлейкин‑1‑бета. Это позволяет предположить, что существуют генетические особенности, влияющие на скорость развития цирроза печени. Также выявлен ряд аутоиммунных процессов, которые стимулирует гепатит D.
В итоге при прогрессировании болезни развивается цирроз печени, а на фоне изменённой экспрессии генов и клеточных реакций (повышенной экспрессии провоспалительных, ростовых и антиапоптотических факторов) возникает тяжёлое повреждение печени. При этом увеличивается выживаемость повреждённых печёночных клеток, что приводит к развитию гепатоцеллюярной карциномы.
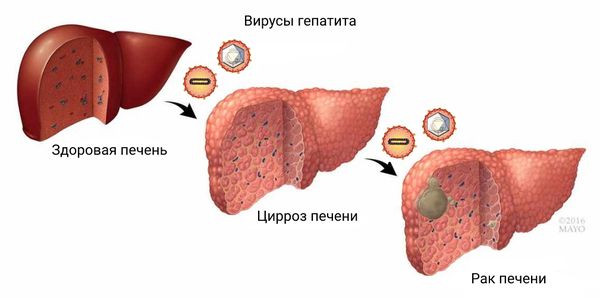
Рак и цирроз печени
В некоторых случаях усиленный иммунный ответ, особенно клеточно-опосредованный (при котором вырабатываются в частности цитотоксические Т-лимфоциты), вызывает массовую гибель гепатоцитов и повреждение печени по фульминантному типу. Многие пациенты при этом погибают.
Обычно к двум месяцам от момента заражения гепатитом D вырабатывается много антител к этому вирусу . Однако это не позволяет организму значимо контролировать течение инфекции .
Классификация и стадии развития гепатита D (Д)
В международной классификации болезней (МКБ-10) заболевание кодируется как B18.0 Хронический вирусный гепатит B с дельта-агентом.
Классификация по времени присоединения к гепатиту B:
- коинфекция (одновременное инфицирование);
- суперинфекция (инфицирование гепатитом D на фоне гепатита B).
По фазам размножения вируса:
- репликативная (размножение вируса, наступающее только в присутствии вируса гепатита B);
- вне репликации (вирус не размножается, маркеры репликации выявляют только в ткани печени).
По активности цитолитического синдрома (разрушения клеток печени):
- без цитолиза (минимальная активность);
- низкая активность (повышение ферментов печени в три раза);
- умеренная активность (повышение ферментов печени в 3–10 раз);
- высокая активность (больше чем в 10 раз).
По выраженности фиброза печени:
- 0 — без фиброза (F0 по METAVIR);
- 1 — слабовыраженный фиброз (F1);
- 2 — умеренный фиброз (F2);
- 3 — выраженный фиброз (F3);
- 4 — цирроз печени (F4).
По наличию осложнений:
- без осложнений;
- с осложнениями .
Осложнения гепатита D (Д)
- Острая печёночная недостаточность (фульминантный, молниеносный гепатит). За короткий промежуток времени повреждается до 90 % ткани печени, резко нарушаются её функции. Выражено повышается общий билирубин — нарастает желтуха, резко увеличивается уровень печёночных ферментов, возникает печёночная энцефалопатия (нарушение работы мозга), появляется печёночный запах изо рта, повышенная кровоточивость даже при незначительном повреждении кожи или слизистой, нарушается свёртывание крови и работа почек.
- Гепатоцеллюлярная карцинома (рак печени). Проявляется болями в животе, резким похудением, асцитом, желтухой, лихорадкой и кровотечениями .
Диагностика гепатита D (Д)
Врач может заподозрить гепатит D при наличии у пациента факторов риска и характерных симптомов: слабости, тошноты, рвоты, потери аппетита, дискомфорта и боли в суставах и животе, тяжести в правом подреберье. Также доктор может подозревать это заболевание, если у человека уже выявлен гепатит B. Но окончательный диагноз можно поставить только по анализам на антитела или РНК гепатита D.
Лабораторная и инструментальная диагностика
- Клинический анализ крови (при гепатите D снижается уровень лейкоцитов за счёт нейтрофилов, увеличивается количество лимфо- и моноцитов, уменьшается или повышается СОЭ, уменьшается количество тромбоцитов).
- Общий анализ мочи (появляется уробилин).
- Биохимический анализ крови (повышаются АЛТ, АСТ, ГГТ, ЩФ, альфа-фетопротеин, нарушается соотношение белковых фракций печени с преобладанием гамма-глобулинов, повышается общий билирубин, снижается общий белок, альбумин и протромбиновый индекс).
- Иммуноферментный анализ крови (появляются антитела М и G, чаще суммарные антитела к вирусу гепатита D — Anti-HDV-total, Аnti-HDV IgM, часто также выявляют HbsAg, Аnti-HBc IgM).
- ПЦР крови (выявляют РНК вируса гепатита D — RNA HDV, однако для качественных и количественных тестов нет стандартов, поэтому генотип HDV определяют только в научных целях).
- Анализ на аутоантитела в сыворотке крови (антинуклеарные, антигладкомышечные, аутоантитела против микросомальных мембран печени и почек).
- УЗИ органов брюшной полости, КТ и/или МРТ.
- Эластометрия печени. Это неинвазивный метод для оценки степени фиброза печени, проводимый с использованием специального оборудования (фиброскана) или ультразвуковых диагностических систем. Также в некоторых случаях применяются неаппаратные методы диагностики фиброза — рассчитывают индексы лабораторных показателей крови: фибротест, фибромакс, тест АПРИ. Эти методы позволяют вычислить степень фиброза на основе показателей биохимического анализа крови .
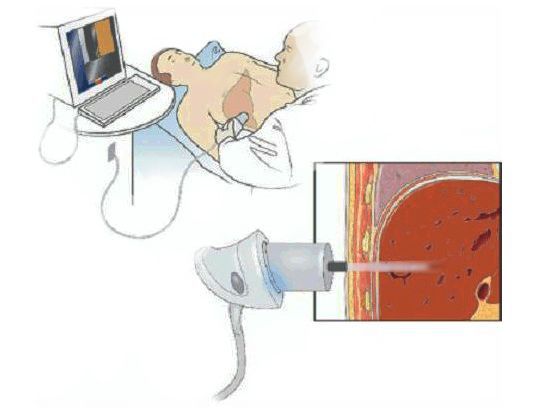
Фиброскан
При нетипичной картине гепатита B (например, 10 лет всё было в порядке, но внезапно началось обострение) нужно сделать ИФА крови на IgG.
Дифференциальная диагностика
Гепатит D следует отличать от других заболеваний:
- Вирусных гепатитов А, С, Е, а также аутоиммунных гепатитов — характерный эпидемиологический анамнез (история болезни), специфические результаты анализов.
- Жёлтой лихорадки — острое начало, высокая температура, покраснение и отёчность лица, временное улучшение, а затем ухудшение состояния.
- Токсическиго поражения печени (токсического гепатита) — связь с употреблением токсинов, отсутствие общей инфекционной интоксикации.
- Желчнокаменной болезни — типичные болевые приступы, умеренное повышение АЛТ или АСТ, наличие камня по данным инструментальных исследований.
- Опухолей печени, жёлчного пузыря, его протоков и поджелудочной железы — длительное постепенное начало, отсутствие выраженных симптомов, умеренное повышение АЛТ или АСТ, резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ.
Лечение гепатита D (Д)
Острый гепатит D и тяжёлые обострения хронических форм нужно лечить в стационаре инфекционного профиля — это позволит предупредить и вовремя купировать развитие осложнений.
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой и копчёной пищи, всё в мягком и жидком виде.
При хроническом гепатите очень важно полностью отказаться от алкоголя и придерживаться диеты № 5.
В острый период внутривенно вводят растворы 5%-й глюкозы, дезинтоксиканты, антиоксиданты и витамины. Показан приём энтеросорбентов и ферментов, при выраженном нарушении оттока желчи применяются препараты Урсодезоксихолевой кислоты и спазмолитики, при тяжёлом течении — глюкокортикостероиды и аппаратный плазмаферез.
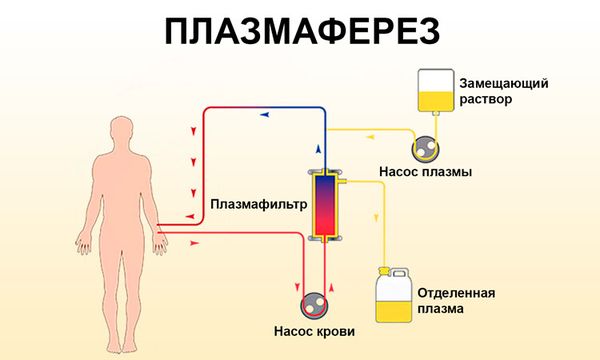
Плазмаферез
К сожалению, эффективного и безопасного лечения вирусного гепатита D пока не существует. Цель терапии — увеличить продолжительность и качество жизни
В мировом сообществе применяется Пегилированный интерферон-альфа в виде подкожных уколов раз в неделю длительностью до двух лет. Однако такое лечение только в 25 % случаев позволяет достичь устойчивого результата (неопределяемого уровня РНК вируса или снижения более 2 log10 МЕ/мл от исходного во время терапии и через 24 недели после завершения лечения) . Кроме того, терапия вызывает тяжёлые побочные эффекты: гриппоподобный синдром, снижение тромбоцитов, лейкоцитов за счёт нейтрофилов, снижение веса, депрессию.
На фоне стремительного прогресса в лечении гепатита С и возможности контролировать гепатит B ситуация с лечением гепатита D продолжает оставаться тревожной. Идут поиски новых, более совершенных методов лечения, однако каких-то прорывных решений пока не найдено.
В России зарегистрирован и с 2020 года используется препарат Булевиртид, препятствующий проникновению вируса в клетки. Лекарство нужно применять ежедневно не менее 48 недель в виде подкожных инъекций в сочетании с Пегилированным интерфероном-альфа. Но эффективность терапии недостаточна, и пока неизвестно, какой должна быть продолжительность лечения, испытания препарата продолжаются . Поэтому длительность приёма врач определяет индивидуально, на основе симптомов и результатов исследований. В Российские клинические рекомендации по лечению вирусного гепатита D внесено применение Булевиртида в качестве монотерапии в течение 48 недель, однако у этой схемы лечения нет достаточной доказательной базы . Также нужно отметить, что Булевиртид стоит достаточно дорого — месяц лечения обойдётся примерно 160 тыс. рублей.
При фульминантном течении и развитии цирроза может рассматриваться трансплантация печени, что является единственным методом лечения в таких ситуациях. Но в России добиться такого лечения очень непросто: пересадку печени в стране делают всего 50 пациентам в год, а желающих полмиллиона. В первую очередь одобряют трансплантацию людям, у которых подавлена вирусная репликация и нет тяги к алкоголю.
Аналоги нуклеоз(т)идов, необходимые для лечения гепатита B, не влияют на течение гепатита D и могут использоваться лишь при явно выраженной репликативной активности вируса гепатита B.
Реабилитация
Реабилитация необходима при развитии необратимых изменений ткани печени, или циррозе. Она включает регулярное диспансерное наблюдение у инфекциониста и гастроэнтеролога: врачей нужно посещать не реже одного раза в 3–6 месяцев. Также необходимо рационально питаться, соблюдать диету, по назначению доктора применять гепатопротекторы и препараты для коррекции кишечной микрофлоры .
Прогноз. Профилактика
При остром течении болезни может развиться фульминантный гепатит, из-за чего есть риск гибели пациента. Риск не очень высокий, но, возможно, на эту тему просто мало данных.
Хронический гепатит D в подавляющем большинстве быстро прогрессирует — у 15 % больных цирроз печени развивается в течение 1–2 лет, у 70 % — в течение 5–10 лет. У таких пациентов в шесть раз выше риск развития гепатоцеллюлярной карциномы по сравнению с пациентами с хроническим вирусным гепатитом B. Но чаще всего больные погибают раньше от печёночной недостаточности .
Вакцинация
Вакцины от гепатита D не существует, однако есть универсальное средство профилактики — своевременная вакцинация от гепатита B, которая делает невозможным развитие гепатита D.
Вакцинация против гепатита B проводится в рамках Национального календаря прививок бесплатно детям до 18 лет и взрослым до 55 лет, не привитым и не имеющим защитных антител. Также она проводится бесплатно по эпидемиологическим показаниям — при явной угрозе заражения.
Вакцинация от гепатита B неэффективна (и не защищает от гепатита D) у тех, кто уже им инфицирован. Поэтому важно не отказываться от прививок и начинать проводить их уже при рождении, продолжать до формирования полноценного иммунного ответа и обновлять людям из группы риска.
Меры неспецифической профилактики
- использование в медицинских учреждениях только стерильных инструментов;
- использование стерильного инструмента при проведении пирсинга, маникюра, парикмахерских услуг и т. п.;
- использование индивидуальных бритв и зубных щёток;
- тщательная проверка донорской крови и органов;
- профилактика наркомании и алкоголизма — своевременное обращение к психиатру или психотерапевту;
- использование презервативов при половых контактах;
- наличие одного полового партнёра .
Список литературы
- Профилактика инфекционных болезней: санитарно-эпидемиологические правила СП 3.3686–21. — М., 2021.
- Национальное научное общество инфекционистов. Хронический вирусный гепатит D (ХВГD) у взрослых: клинические рекомендации. — М., 2021. — 42 с.
- Учайкин В. Ф., Чередниченко Т. В., Смирнов А. В. Инфекционная гепатология. — М.: ГЭОТАР-Медиа, 2014. — 608 с.
- Вирусные гепатиты в Российской Федерации / под ред. В. И. Покровского, А. Б. Жебруна. — СПб.: НИИЭМ им. Пастера, 2013. — 168 с.
- Всемирная организация здравоохранения. Гепатит D. — 2021.
- Hepatitis D // Centers for Disease Control and Prevention. — 2020.
- Rizzetto M. Hepatitis D virus: introduction and epidemiology // Cold Spring Harb Persp Med. — 2015. — № 7. ссылка
- Negro F. Hepatitis D virus coinfection and superinfection // Cold Spring Harb Perspect Med. — 2014. — № 11. ссылка
- Farci P., Niro G. A. Current and future management of chronic hepatitis D // Gastroenterol Hepatol. — 2018. — № 6. — Р. 342–351. ссылка
- Ахмедова М. Д., Ташпулатова Ш. А., Ихтиярова Г. А., Каримова М. Т. Хронические вирусные гепатиты B и D у беременных: распространённость, течение и исходы (обзор литературы) // Журнал инфектологии. — 2021. — № 2. — С. 29–37.
- Lucifora J., Delphin M. Current knowledge on Hepatitis Delta Virus replication // Antiviral Res. — 2020. — Vol. 179. ссылка
- Hughes S. A., Wedemeyer H., Harrison P. M. Hepatitis delta virus // Lancet. — 2011. — № 9785. — Р. 73–85. ссылка
- Taylor J. M. Infection by Hepatitis Delta Virus // Viruses. — 2020. — № 6. ссылка
- Lempp F. A., Ni Y., Urban S. Hepatitis delta virus: insights into a peculiar pathogen and novel treatment options // Nat Rev Gastroenterol Hepatol. — 2016. — № 10. — Р. 580–589.ссылка
- Taylor J., Pelchat M. Origin of hepatitis delta virus // Future Microbiol. — 2010. — № 3. — Р. 393–402. ссылка
- Aftab M., Naz S., Aftab B. et al. Characterization of Hepatitis Delta Virus Among Pregnant Women of Pakistan // Viral Immunol. — 2019. — № 8. — Р. 335–340. ссылка
- Богомолов П. О., Ивашкин В. Т., Буеверов А. О. и др. Эффективность и безопасность булевиртида в лечении хронического гепатита D — результаты рандомизированных контролируемых исследований // Инфекционные болезни. — 2020. — № 4. — С. 153–163.
- Xue M. M., Glenn J. S., Leung D. H. Hepatitis D in Children // J Pediatr Gastroenterol Nutr. — 2015. — № 3. — Р. 271–281. ссылка
- Ющук Н. Д., Знойко О. О., Климова Е. А. Вирусные гепатиты: клиника, диагностика, лечение. — 4-е издание, переработанное и дополненное. — М.: ГЭОТАРМ-Медиа, 2023. — 280 с.
Влияние гепатита D (Д) на качество жизни
Жизнь людей, столкнувшихся с гепатитом D, претерпевает значительные изменения. Больные могут испытывать различные трудности, связанные как с физическим состоянием, так и с эмоциональным благополучием. Это может включать ограничения в повседневной активности, усложнение профессиональной и социальной жизни, а также необходимость регулярного медицинского контроля.
Одним из ключевых аспектов, влияющих на повседневную активность пациентов с гепатитом D, является хроническая усталость. Многие отмечают значительное снижение энергии, что мешает выполнять обычные задачи, такие как работа по дому или занятия спортом. Хроническая усталость снижает мотивацию и продуктивность, что может приводить к депрессии и ощущению изоляции. Помимо этого, симптомы болезни часто включают боли в суставах и мышцах, что затрудняет выполнение физических упражнений и других активных занятий.
Эмоциональное состояние больных также существенно страдает. Они часто сталкиваются с повышенной тревожностью и стрессом, связанными с неопределенностью прогноза заболевания и возможными осложнениями. Постоянное беспокойство о будущем, страх перед ухудшением состояния, а также необходимость соблюдения строгого медицинского режима могут вызывать чувство подавленности и снижать общее качество жизни.
Социальные аспекты также играют важную роль. Диагноз гепатита D может ограничивать социальное взаимодействие, так как больные опасаются передачи болезни другим людям. Это приводит к социальной изоляции и отстранению от близких и друзей. В результате может уменьшиться поддержка со стороны окружения, что дополнительно усугубляет эмоциональное состояние больных. Кроме того, некоторые люди испытывают стигматизацию и дискриминацию, что ещё более осложняет их социальную жизнь.
Регулярные медицинские обследования и контроль за состоянием здоровья становятся неотъемлемой частью жизни больных гепатитом D. Частые визиты к врачам, необходимость прохождения различных диагностических процедур и приёма лекарств требуют значительных временных и финансовых ресурсов. Это может быть источником дополнительного стресса и даже финансовых трудностей, особенно если пациент вынужден сократить рабочие часы или прекратить работу из-за своего состояния.
Таким образом, гепатит D оказывает многогранное влияние на жизнь людей, затрагивая различные аспекты их физического здоровья, эмоционального состояния и социальных взаимодействий. Комплексный подход к лечению и поддержке таких пациентов должен учитывать все эти факторы для улучшения их общего качества жизни и способствовать их адаптации к новым условиям.
Эпидемиологическое наблюдение и контроль
Эпидемиологическое отслеживание и управление случаями гепатита D представляют собой важные аспекты общественного здравоохранения, направленные на снижение заболеваемости и минимализацию распространения инфекции. Эти меры включают сбор и анализ данных, что помогает понять динамику заболевания и разрабатывать эффективные профилактические стратегии.
Мониторинг является основой для контроля распространения инфекции. Он включает в себя систематическое наблюдение за случаями заболевания, регистрацию новых случаев и отслеживание контактов инфицированных лиц. Это позволяет выявить вспышки и локализовать их на начальных этапах, что существенно снижает риск дальнейшего распространения вируса.
Еще одной важной частью эпидемиологического надзора является скрининг популяций. Это профилактическая мера, направленная на выявление бессимптомных носителей вируса в группах риска, таких как медицинские работники, люди с хроническим гепатитом B и пациенты, зависимые от инъекционных наркотиков. Раннее выявление инфекции позволяет начать своевременное лечение и предотвращает развитие осложнений.
Для улучшения результатов эпидемиологического контроля используются международные базы данных и системы обмена информацией. Они позволяют странам координировать усилия, делиться передовым опытом и оперативно реагировать на изменяющуюся ситуацию. Сотрудничество на международном уровне играет ключевую роль в борьбе с гепатитом D.
Не менее значимой мерой является санитарное просвещение населения. Повышение уровня информированности о путях передачи вируса, симптомах заболевания и способах профилактики способствует ответственному поведению и снижению риска инфицирования. Разработка образовательных программ и тренингов для медицинского персонала и широких слоев населения помогает повысить качество и ранние сроки диагностики.
Регулярное обновление данных и отчетов о ходе эпидемиологического надзора позволяет своевременно корректировать программы профилактики и лечения. Важным инструментом являются национальные и региональные планы действий, которые включают межсекторальные программы и стратегии, направленные на борьбу с гепатитом D на всех уровнях.
Таким образом, эффективное эпидемиологическое наблюдение и контроль гепатита D требуют комплексного подхода, включающего мониторинг, скрининг, обмен информацией и санитарное просвещение. Только всеобъемлющие и скоординированные действия могут привести к значительному снижению заболеваемости и улучшению состояния здоровья населения.
Видео по теме:
Вопрос-ответ:
Что такое гепатит и какие существуют его типы?
Гепатит – это воспаление печени, которое может быть вызвано инфекциями, токсинами, аутоиммунными заболеваниями или злоупотреблением алкоголем. Наиболее распространенные типы инфекционного гепатита – вирусные гепатиты A, B, C, D и E. Каждый тип имеет свои особенности распространения и лечения. Гепатит A, например, передается через загрязненную воду или пищу, тогда как гепатит B и C могут передаваться через кровь и другие биологические жидкости.
Какие симптомы указывают на наличие гепатита?
Симптомы гепатита могут варьироваться в зависимости от его типа и стадии. На ранних стадиях заболевания симптомы могут быть малозаметными или отсутствовать вовсе. Основные признаки гепатита включают желтуху (пожелтение кожи и глаз), тёмный цвет мочи, светлый кал, усталость, тошноту, рвоту, боль в правом подреберье и потерю аппетита. Важно при появлении таких симптомов обратиться к врачу для диагностики и лечения.
Как диагностируется гепатит?
Диагностика гепатита включает несколько этапов. В первую очередь врач проводит физическое обследование и собирает анамнез пациента. Основные лабораторные исследования включают анализы крови для определения наличия вирусов гепатита и уровня ферментов печени. В некоторых случаях может потребоваться ультразвуковое исследование печени или биопсия, чтобы оценить степень повреждения органа. Только после комплексного обследования можно точно установить диагноз и определить тип гепатита.
Какие методы лечения гепатита существуют и насколько они эффективны?
Лечение гепатита зависит от его типа и стадии. Гепатит A обычно не требует специфического лечения, и организм справляется с инфекцией самостоятельно через несколько недель или месяцев. Для гепатита B и C существуют антивирусные препараты, которые помогают снизить вирусную нагрузку и предотвратить повреждение печени. Например, для лечения хронического гепатита C применяют препараты прямого противовирусного действия (ПППД), которые эффективны в более чем 95% случаев. В некоторых случаях может потребоваться трансплантация печени. Важно помнить, что успешность лечения значительно повышается при раннем обнаружении заболевания, поэтому регулярные медицинские обследования и вакцинация против гепатитов A и B являются важными профилактическими мерами.