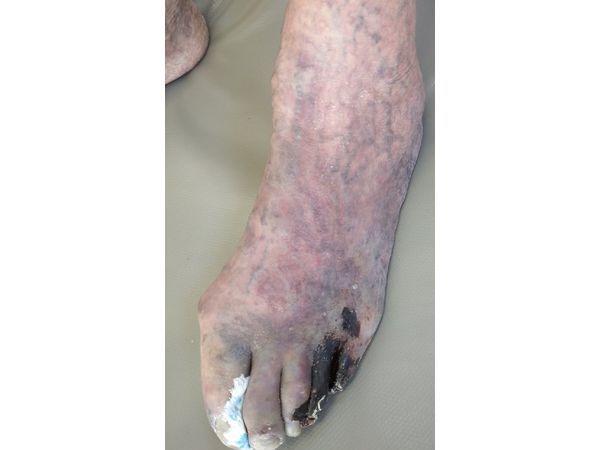
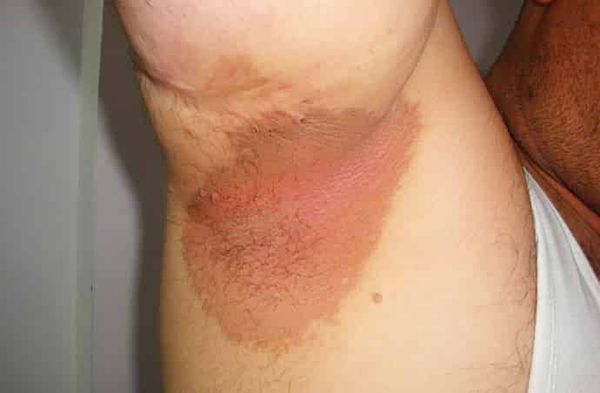
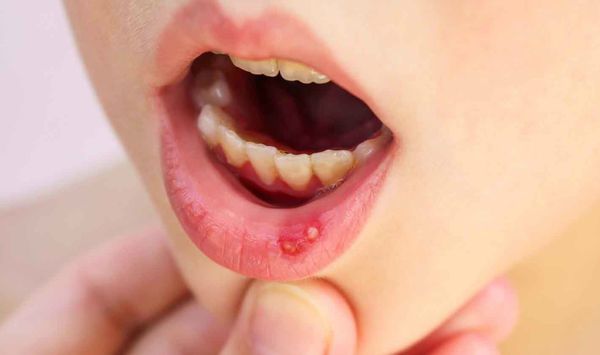
Жалобы
Анамнез
Обследование
Диагноз
Лечение
Заключение
Обследование
Обследование представляет собой ключевой этап в процессе постановки диагноза, на котором проводится всеобъемлющий анализ физического состояния пациента. Основная цель этого этапа – выявить наличие патологических изменений, которые могут помочь определить природу заболевания.
В ходе осмотра врач проводит различные процедуры и тесты, чтобы подробно изучить состояние пациента. Это позволяет собрать важные данные о текущем самочувствии, функциональном состоянии органов и систем.
- Визуальный осмотр: врачи изучают внешний вид, оценивают цвет кожи, слизистых оболочек и особенности телосложения.
- Пальпация: прощупывание позволяет выявить болезненность или аномальные уплотнения в различных областях тела.
- Перкуссия: метод постукивания по поверхности тела, помогающий определить состояние внутренних органов по характеру звуков.
- Аускультация: прослушивание при помощи фонендоскопа звуков, исходящих от внутренних органов, таких как сердце и легкие, для оценки их работы.
В зависимости от результатов предварительного осмотра могут назначаться дополнительные методы исследования:
- Лабораторные анализы: изучение образцов крови, мочи и других биологических веществ для выявления аномальных показателей.
- Инструментальные методы: использование различных аппаратов (УЗИ, рентгенография, МРТ) для получения изображения внутренних структур и выявления патологий.
- Функциональные тесты: оценка работоспособности определенных органов посредством специализированных тестов (ЭКГ, спирометрия).
Процесс обследования требует внимания к деталям и профессионального подхода. Результаты проведенных процедур становятся основой для постановки точного диагноза и выбора соответствующей терапии. Полноценное обследование не только повышает точность диагностики, но и способствует выявлению скрытых проблем на ранних стадиях.
Обследование
В данном разделе описываются мероприятия, направленные на выявление и оценку состояния пациента с целью постановки верного диагноза и определения дальнейшего плана действий. Сюда включаются как сбор данных о текущих симптомах, так и применение различных методов диагностики.
Общий осмотр
Первым шагом является детальный внешний осмотр пациента. Врач оценивает общее состояние, проводит пальпацию и проверяет основные жизненные показатели.
- Измерение температуры;
- Проверка артериального давления;
- Пальпация для обнаружения отклонений в органах.
Лабораторные анализы
Основным методом диагностики являются анализы, которые позволяют оценить внутреннее состояние организма с высокой точностью. Обычно включают:
- Общий анализ крови и мочи;
- Биохимический анализ крови – исследование уровня глюкозы, холестерина и других параметров;
- Серологические тесты для выявления инфекционных болезней.
Инструментальные методы
Для более детального анализа состояния пациента применяются различные инструментальные методы диагностики:
- Ультразвуковое исследование – помогает визуализировать внутренние органы;
- Электрокардиография – регистрирует электрическую активность сердца;
- Магнитно-резонансная томография – детализирует состояние мягких тканей и органов;
- Рентгенография – используется для изучения костной структуры и лёгких.
Специальные тесты
В сложных случаях может потребоваться проведение специальных тестов, которые помогают уточнить диагноз:
- Биопсия – взятие образцов тканей для гистологического анализа;
- Функциональные пробы – различные методы, помогающие оценить работу отдельных систем организма, например, дыхательной или сердечно-сосудистой;
- Тесты на аллергию – определение реакций на различные аллергены.
Консультации с узкими специалистами
В случае необходимости врач может направить пациента на консультации к узким специалистам для более точного определения причины жалоб и составления плана лечения:
- Кардиолог – для оценки состояния сердечно-сосудистой системы;
- Гастроэнтеролог – для диагностики заболеваний желудочно-кишечного тракта;
- Невролог – для определения патологий нервной системы;
- Эндокринолог – для диагностики гормональных нарушений.
Диагноз
На этапе дифференциальной диагностики врачи тщательно сравнивают клинические данные пациента с признаками других заболеваний, чтобы определить, какие патологии можно исключить. Подходящий метод анализа позволяет уменьшить количество возможных диагнозов и сфокусироваться на наиболее вероятных вариантах.
- Анализ симптомов: Внимательно изучается проявление болезненных признаков на фоне различных заболеваний.
- Сравнительное изучение истории болезни: Исследования, проведенные в прошлом, помогают исключить хронические или ранее диагностированные состояния.
- Использование диагностических тестов: Специфические лабораторные и инструментальные методики позволяют выявить уникальные маркеры, которые указывают на конкретное заболевание.
Эффективная дифференциальная диагностика требует учитывания возможных осложнений и перекрёстных симптомов. В процессе анализа могут использоваться:
- Лабораторные исследования (анализ крови, мочи и других биологических жидкостей);
- Медицинская визуализация (рентген, УЗИ, КТ и МРТ);
- Функциональные тесты (электрокардиография, спирометрия и др.);
- Генетические тесты при подозрении на редкие или наследственные заболевания.
На заключительном этапе выстраивается полная картина состояния пациента. Специалисту удаётся с высокой степенью уверенности исключить ненадёжные гипотезы и сосредоточиться на наиболее вероятных заболеваниях, чтобы разработать эффективный план лечения и мониторинга состояния пациента.
Дифференциальная диагностика
Для успешного проведения необходимо учитывать множество факторов: анамнез пациента, результаты диагностических тестов, а также характерные клинические признаки различных заболеваний. Этот подход позволяет врачам отделить одно заболевание от другого, которое может иметь схожие проявления, но требовать совершенно иного подхода к лечению.
Значительную роль играют лабораторные исследования. Анализы биологических жидкостей, инструментальные методы, такие как УЗИ, КТ, МРТ, а также различные функциональные тесты дают более полную картину состояния организма и помогают исключить заболевания с похожими симптомами. Например, рентгенография может выявить изменения в тканях, которые характерны для одной группы заболеваний, и исключить другие диагнозы.
Также стоит уделить внимание анамнестическим данным пациента, включающим информацию о перенесенных ранее заболеваниях, семейном анамнезе, а также возможных факторах риска. Эти данные могут существенно повлиять на диагностический процесс, направляя внимание врача на наиболее вероятные причины текущих симптомов.
Не менее важным аспектом дифференциальной диагностики являются клинические наблюдения. Комплексное исследование состояния организма, выявление специфических симптомов, характерных для определенного заболевания, позволяют точно разграничивать заболевания со схожими проявлениями. Например, наличие определенных высыпаний или боли в специфических местах может указывать на различные виды заболеваний, а их отсутствие – на иные причины симптомов.
Лечение
Начальным этапом победы над неприятностями является выбор стратегии, направленной на устранение причин, вызвавших недомогание. Аптечные препараты могут играть ключевую роль в этом процессе, минимизируя симптомы и способствуя восстановлению функций. Важно назначение правильной дозировки и контроль за побочными эффектами, что не допускает ухудшения состояния пациента.
Таблица ниже поможет вам структурировать основные группы препаратов, используемых в различных ситуациях:
| Категория | Наименование | Описание |
|---|---|---|
| Антибиотики | Амоксициллин, Цефтриаксон | Используются для борьбы с бактериальными инфекциями |
| Противовоспалительные | Ибупрофен, Диклофенак | Уменьшают воспаление и боль |
| Обезболивающие | Парацетамол, Аспирин | Снимают болевые ощущения |
| Витамины и минералы | Комплекс витаминов группы B, Магний | Укрепляют иммунитет и общую устойчивость организма |
Однако, лекарственная стимуляция далеко не всегда является единственным путем к достижению здоровья. В некоторых случаях могут понадобиться дополнительные виды терапии, такие как физиотерапия, где применяются методы физического воздействия на поражённые участки тела пациента. Это может быть массаж, лечебная физкультура или электролечение.
Важным элементом борьбы с недугом является корректировка повседневных привычек пациента. Это включает пересмотр питания, увеличение физической активности и соблюдение режима сна. Специалист может предложить сбалансированную диету, обогащённую необходимыми питательными веществами и витаминами, что позволит организму быстрее восстановиться и оказать сопротивление негативным влияниям.
Не менее значимым компонентом восстановления считается и психологическая помощь. Эмоциональное состояние зачастую играет решающую роль в процессе реабилитации, поэтому консультирование с психологом либо психотерапевтом способствует улучшению общего самочувствия и ускоряет лечение.
Резюмируя, следует отметить, что комплексный подход и своевременность мер обеспечивают максимальное положительное влияние на процесс восстановления и помогают вернуть пациента к полноценной жизни в максимально короткие сроки. Правильное сочетание медикаментозного лечения, терапевтических процедур, образа жизни и эмоциональной поддержки составляет основу успешного выздоровления.
Заключение
- Проанализированы основные жалобы пациента.
- Собраны данные о предыдущих заболеваниях и медицинских вмешательствах.
- Проведены необходимые медицинские исследования.
- Установлен окончательный медицинский вердикт.
- Проведена сравнительная оценка других возможных заболеваний.
- Назначены терапевтические мероприятия в соответствии с выявленными проблемами.
Важно подчеркнуть, что поставленный медицинский вердикт является результатом комплексного анализа всех этапов диагностики. Принятые терапевтические меры направлены на улучшение состояния пациента и снижение рисков дальнейшего развития патологий.
Рекомендации по дальнейшему мониторингу состояния пациента и периодической корректировке медицинских мер позволяют достичь стабильного и контролируемого результата. Кроме того, важную роль играет информирование пациента о соблюдении предписанных рекомендаций и возможных изменениях в образе жизни.
Таким образом, в заключении обобщены все ключевые моменты, которые позволяют эффективно продолжить лечение и профилактику заболевания, обеспечив пациенту качественное медицинское обслуживание и улучшение качества жизни.
Видео по теме:
Вопрос-ответ:
В чем заключаются основные трудности при амбулаторном лечении перелома нижней челюсти?
Основными трудностями амбулаторного лечения перелома нижней челюсти являются соблюдение режима иммобилизации и контроля питания пациента. В условиях домашнего лечения важно обеспечить пациенту правильное питание, которое не причиняет дополнительное нагрузку на челюсть и помогает заживлению. Также важно сделать так, чтобы пациент придерживался предписанной схемы лечения и соблюдал рекомендации по уходу за суставом. Еще одной сложностью является контроль за возможными осложнениями, такими как инфекции или неправильное сращение костей.
Как долго длится восстановление после двухстороннего перелома нижней челюсти?
Продолжительность восстановления после двухстороннего перелома нижней челюсти может варьироваться в зависимости от тяжести травмы, метода лечения и соблюдения пациентом рекомендаций врача. В среднем, на полное заживление может уйти от 6 до 12 недель. Первый этап включает иммобилизацию челюсти для правильного сращивания костей, который длится обычно 4–6 недель. После этого следует реабилитационный период, который включает физиотерапию и постепенное восстановление функции жевательных мышц и суставов.
Какие методы иммобилизации могут использоваться при амбулаторном лечении перелома нижней челюсти?
При амбулаторном лечении нижней челюсти часто используются несколько методов иммобилизации. Одним из распространенных методов является межчелюстная фиксация, при которой зубы верхней и нижней челюсти связываются с помощью специальных проволок или эластичных лент. Также может быть использован ортодонтический аппарат, такой как шины, которые обеспечивают неподвижность челюстей. В некоторых случаях применяются наружные фиксирующие устройства, такие как подбородочные повязкию Методы иммобилизации подбираются индивидуально, исходя из тяжести перелома и общего состояния здоровья пациента.
Какие изменения в питании необходимы при лечении перелома нижней челюсти?
Питание играет важную роль в процессе выздоровления при переломе нижней челюсти. В первые дни после травмы рекомендуется жидкое и полужидкое питание, чтобы минимизировать нагрузку на челюсти. Постепенно можно добавлять в рацион мягкие продукты, такие как пюре, супы, кисломолочные продукты. Важно обеспечить достаточное поступление витаминов и минералов, поддерживающих процесс заживления костей, таких как кальций, витамин D, магний и белок. Употребление жесткой пищи и продуктов, требующих активного жевания, должно быть исключено до полного выздоравления.
Есть ли риск осложнений при амбулаторном лечении перелома нижней челюсти и как их можно избежать?
Как и при любом другом виде лечения, амбулаторное лечение перелома нижней челюсти может иметь свои риски и возможные осложнения. Сюда относятся инфекционные осложнения, неправильное сращение костей, нарушение функции жевания и артрит височно-нижнечелюстного сустава. Чтобы минимизировать эти риски, важно следовать всем указаниям врача, соблюдать режим иммобилизации, контролировать гигиену ротовой полости и своевременно обращаться за медицинской помощью при появлении признаков осложнений, таких как боль, отек или высокая температура. Регулярные контрольные визиты к врачу также играют ключевую роль в успешном лечении и предотвращении осложнений.