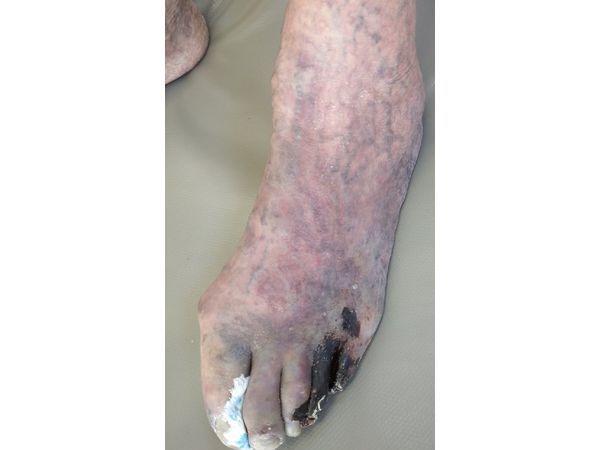
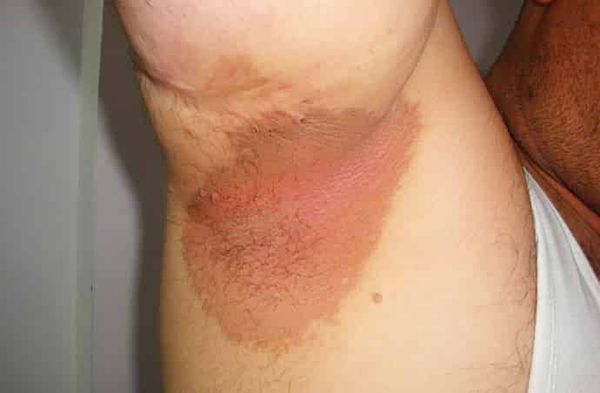
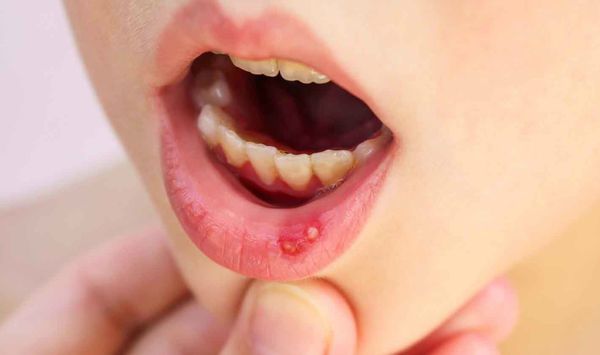
Жалобы
Анамнез
Обследование
- лейкоциты — 12,5 × 10/л (выше нормы);
- скорость оседания эритроцитов (СОЭ) — 30 мм/ч (выше нормы);
- креатинин — 96,4 мкмоль/л (норма).
Диагноз
Лечение
Заключение
Анамнез
Прежде всего, важно учесть предшествующие события, которые сопровождали начало и развитие болезни. Сюда входят следующие моменты:
- Когда впервые возникли симптомы
- Какие именно проявления беспокоили пациента на начальных стадиях
- Какое лечение было предпринято на ранее этапах и его эффективность
Второй важный аспект – это семейный фон. Насколько родственники пациента сталкивались с подобными проблемами. Важно выявить:
- Наличие хронических заболеваний у близких родственников
- Факты ранних смертей по причине заболеваний, связанных с патологиями, на которые указывает анамнез
- Любые наследственные болезни, которые могут увеличить риск развития аналогичных проблем
Обязательно учитывать повседневные привычки и образ жизни. Это может включать:
- Рацион питания и предпочтения в еде
- Уровень физической активности
- Профессиональные риски или условия труда
- Наличие вредных привычек, таких как курение или употребление алкоголя
Не менее важен и медицинский фон пациента, который учитывает:
- Перенесенные ранее болезни и хирургические вмешательства
- Особенности течения и осложнения предыдущих заболеваний
- Учет принимаемых медикаментов и наличие аллергии на препараты
Тщательный сбор информации помогает составить полное представление о возможных причинах заболевания и способствует правильной постановке диагноза. Такой подход обеспечивает точное определение дальнейших шагов для лечения и профилактики.
Обследование
Первым шагом в процессе обследования является проведение тщательного физического осмотра. Врач анализирует внешний вид пациента, оценивает состояние кожи, слизистых оболочек, а также проводит пальпацию, перкуссию и аускультацию различных органов и систем. Эти методы позволяют выявить поверхностные аномалии, определить наличие болевых ощущений и отклонений в работе внутренних органов.
Следующим этапом является лабораторная диагностика, включающая в себя различные анализы крови, мочи, кала и других биологических жидкостей. Лабораторные исследования позволяют оценить показатели общего состояния организма, выявить воспалительные процессы, инфекционные агенты, а также нарушения в работе внутренних органов. В некоторых случаях проводятся более специфические тесты, такие как биохимический анализ крови, анализы на гормоны и онкомаркеры.
Для более детальной оценки состояния пациента используются инструментальные методы исследования. Одним из самых распространенных методов является ультразвуковое исследование (УЗИ), которое позволяет визуализировать внутренние органы и определить их структуру и размеры. Также широко применяются такие методы, как рентгенография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), которые обеспечивают высокое разрешение изображений и позволяют выявить даже небольшие отклонения.
Не менее важным этапом обследования является проведение функциональных тестов. Эти исследования направлены на оценку работы конкретных систем организма, таких как дыхательная, сердечно-сосудистая, пищеварительная и другие. Примерами функциональных тестов могут быть спирометрия, эхокардиография, электрокардиография (ЭКГ), холтеровское мониторирование и нагрузочные пробы.
В процессе обследования также может проводиться эндоскопия – метод визуального осмотра внутренних органов с помощью эндоскопических приборов. Данный метод позволяет не только визуализировать состояние слизистых оболочек, но и выполнять лечебные манипуляции, такие как биопсия или удаление полипов.
Комплексный подход к обследованию пациента включает сочетание всех перечисленных методов и позволяет получить всестороннюю картину состояния здоровья. На основании результатов обследования врач формирует клиническое заключение и разрабатывает индивидуальный план лечения, направленный на устранение выявленных нарушений и улучшение общего состояния пациента.
Обследование
В данном разделе рассматриваются мероприятия, направленные на выявление и изучение состояния пациента. Эти действия позволяют врачам составить полную картину о здоровье больного и выяснить причины его дискомфорта. Подробные исследования помогают установить точный диагноз и определить эффективные методы лечения.
Процесс исследования включает в себя:
- Физический осмотр: врач оценивает состояние пациента визуально, проверяет органы при помощи пальпации, перкуссии и аускультации.
- Лабораторные анализы: включают в себя анализ крови, мочи, кала и другие биохимические исследования, которые предоставляют ценную информацию о внутреннем состоянии организма.
- Инструментальные методы: используются рентгенография, ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и другие процедуры, позволяющие визуализировать внутренние органы и системы.
Рассмотрим каждый метод подробнее:
- Физическое обследование:
- Пальпация: данный метод помогает определить наличие уплотнений, болезненных областей, оценить форму и размер внутренних органов.
- Аускультация: метод прослушивания звуков, производимых органами (например, сердца и легких), с использованием стетоскопа.
- Перкуссия: прием постукивания по различным частям тела с целью оценки состояния внутренних органов через анализ звуковых откликов.
- Лабораторные исследования:
- Общий анализ крови: позволяет выявить воспалительные процессы, анемию, инфекционные заболевания и другие патологии.
- Биохимический анализ крови: оценивает функциональное состояние внутренних органов, обмен веществ и выявляет дефицит витаминов и микроэлементов.
- Анализ мочи: важен для оценки функционирования почек и выявления инфекций мочевых путей.
- Инструментальные методы:
- Рентгенография: используется для диагностики заболеваний костей, легких, обнаружения травм и патологий внутренних органов.
- УЗИ: позволяет визуализировать структуру и состояние органов, оценить их размеры и функциональные характеристики.
- КТ и МРТ: дают возможность детально изучить внутренние органы и системы, выявить опухоли, воспалительные процессы, повреждения тканей.
Обследование требует тщательного и всестороннего подхода, так как только комплексный анализ состояния пациента позволяет установить истинную причину его жалоб. Важно проводить исследования систематически и с учетом индивидуальных особенностей больного.
Патогенез
В данной части статьи мы рассмотрим процессы и механизмы, лежащие в основе возникновения и развития заболевания. Раскрывая его сущность, мы постараемся понять, какие изменения и на каком уровне происходят в организме, приводя к появлению симптомов и прогрессированию болезни.
Патогенез представляет собой сложную последовательность событий, которая начинается с воздействия провоцирующего фактора и завершается изменениями в различных системах организма. Эти события могут включать в себя реакции на клеточном уровне, нарушения гуморального обмена, воспалительные процессы и прочее. Исследование патогенеза позволяет не только понять, как развивается патология, но и дает ключи к нахождению эффективных методов лечения и профилактики.
Рассмотрим механизмы, которые запускаются в результате воздействия этих факторов. Например, попадание бактерий в организм человека активирует иммунную систему, которая начинает борьбу с возбудителями заболевания. В ответ на инфекции клетки иммунитета выделяют специальные вещества – цитокины, вызывая воспалительную реакцию. Это может сопровождаться повышением температуры, опуханием, болью и прочими симптомами, которые знакомы каждому.
Однако, патогенез может зависеть не только от внешних факторов. Важнейшую роль играют и внутренние механизмы, такие как наследственная предрасположенность и особенности функционирования эндокринной системы. К примеру, некоторые генетические мутации могут приводить к нарушению нормального метаболизма или снижению эффективности тех или иных потенциальных механизмов защиты.
Не менее значимыми являются и факторы окружающей среды, такие как уровень стресса, плохие привычки и условия труда. Они могут усугублять проявления заболевания и способствовать его прогрессированию. Нарушение режима сна, гиподинамия, хроническое перенапряжение – всё это сказывается на общем состоянии организма и может усиливать патологические процессы.
Для понимания патогенеза крайне важны данные клинических и лабораторных исследований, которые позволяют увидеть картину заболевания изнутри. Они дают представление о логической последовательности событий, происходящих внутри организма, что помогает медицинским специалистам не только назначить точное лечение, но и предсказать его эффективность.
Таким образом, понимание патогенеза заболевания играет ключевую роль в подходах к его медицинскому сопровождению и улучшению благополучия пациента. Исследование скрытых механизмов и процессов, лежащих в основе болезни, помогает разрабатывать новые методы терапии и совершенствовать существующие подходы к лечению.
Патогенез
Суть патогенеза заключается в рассмотрении последовательности событий, которые происходят с момента воздействия болезнетворного фактора до развития клинической картины заболевания. Это позволяет выявить ключевые звенья процесса и понять, какие именно механизмы способствуют прогрессированию недуга.
Одним из важных аспектов является изучение изменений на клеточном уровне, что помогает выявить первичные нарушения и последствия для органа или системы в целом. Например, при воспалительных заболеваниях патогенез может включать взаимодействие иммунных клеток, высвобождение биоактивных молекул и повреждение тканей.
Важно также учитывать генетическую предрасположенность и индивидуальные особенности организма. Иногда именно эти факторы играют решающую роль в том, как именно развивается и протекает болезнь. Наличие или отсутствие определённых генетических мутаций может значительно влиять на течение патологического процесса.
Разные типы заболеваний имеют свои уникальные механизмы и пути развития. Так, инфекционные заболевания основаны на внедрении и размножении патогенов в организме. В свою очередь, хронические состояния могут развиваться медленно и приводить к длительным изменениям в тканях и органах.
Таким образом, понимание патогенеза играет ключевую роль в разработке эффективных стратегий диагностики и терапии. Знание механизмов развития заболевания помогает врачам правильно подбирать методы лечения, направленные на устранение или смягчение патологических изменений, что в конечном итоге улучшает прогноз и качество жизни пациента.
Прогноз
Определение прогноза зависит от множества факторов, таких как:
- Стадия болезни на момент постановки диагноза;
- Возраст и общее состояние здоровья пациента;
- Наличие сопутствующих заболеваний;
- Реакция на лечение и его эффективность.
Различные заболевания имеют свои уникальные особенности и показатели выживаемости. Рассмотрим подробнее компоненты, влияющие на прогноз:
- Стадия заболевания: Ранняя диагностика обычно ассоциирована с лучшим прогнозом, так как лечение может быть начато своевременно.
- Возраст пациента: Молодые пациенты могут иметь более высокий шанс на выздоровление из-за более высокого иммунного ответа и меньшего числа хронических болезней.
- Общее состояние здоровья: Пациенты с хорошими показателями физического состояния чаще показывают положительную динамику в лечении.
- Эффективность проведенного лечения: Индивидуальный отклик на терапию сильно влияет на вероятность благоприятного исхода.
Прогноз также может быть изменен в зависимости от терапевтических инноваций, таких как новые методы лечения и улучшенные диагностические средства. Постоянное исследование и внедрение новых медицинских технологий значительно повышают шансы на успешное завершение лечения и восстановление здоровья.
Для повышения точности прогноза, врачи проводят регулярные мониторинги состояния пациента, используя современные методики визуализации и лабораторных исследований. Такой подход позволяет своевременно вносить коррективы в план лечения и поддерживать высокий уровень контроля за процессом выздоровления.
Наконец, важно отметить, что прогноз всегда носит оценочный характер и может изменяться в зависимости от множества непредсказуемых факторов. Поэтому регулярные медицинские осмотры и соблюдение всех рекомендаций врача играют ключевую роль в достижении благоприятного исхода.
Прогноз
Оценка вероятного развития заболевания и его исхода играет ключевую роль в ведении пациентов. От правильной оценки зависит выбор лечения, обоснование медицинских мероприятий и информирование больного о возможных последствиях. Прогноз может значительно варьироваться в зависимости от множества факторов, включая стадию болезни, наличие сопутствующих заболеваний и эффективность применяемой терапии.
Факторы влияющие на прогноз:
На перспективу развития заболевания влияет множество аспектов. В первую очередь это зависит от индивидуальных особенностей организма пациента и его физиологических показателей. Важную роль играют генетическая предрасположенность и возраст больного. Немаловажным фактором является также соблюдение рекомендаций врача и своевременное обращение за медицинской помощью.
Положительные и отрицательные прогностические признаки:
Существует ряд признаков, которые можно отнести к благоприятным или наоборот, неблагоприятным. К положительным признакам относятся ранняя стадия заболевания, отсутствие осложнений и высокий уровень ответной реакции на лечение. Неблагоприятные признаки могут включать позднее обращение, хроническое течение болезни и наличие тяжелых сопутствующих патологий.
Роль современных медицинских технологий:
Важное значение для прогноза имеют современные научные разработки и медицинские технологии. Новые методы диагностики и лечения позволяют значительно улучшать показатели выживаемости и качество жизни пациентов. С развитием медицины возрастает вероятность успешного исхода даже в сложных случаях.
Динамическое наблюдение:
Для точной оценки прогноза важно регулярное наблюдение и корректировка лечения. Таким образом, можно своевременно выявлять изменения в состоянии здоровья и оперативно реагировать на новые вызовы. Динамическое наблюдение позволяет поддерживать контроль над заболеванием и предотвращать его прогрессирование.
Резюмируя, необходимо подчеркнуть, что тщательное и всестороннее оценивание позволяет не только прогнозировать исход заболевания, но и эффективно планировать тактику лечения, направленную на достижение наилучших результатов для пациента.
Заключение
Основные моменты, изложенные в статье, можно структурировать следующим образом:
- Систематическое подход к анализу жалоб и анамнеза является важным компонентом для постановки корректного диагноза.
- Основные факторы риска требуют особого внимания, так как их выявление и контроль способны значимо повлиять на исход заболевания.
- Разнообразные методы обследования помогают подтвердить или опровергнуть предположительные диагнозы, предоставляя точные данные для дальнейших шагов.
- Комплексный подход к лечению, включающий как медикаментозное, так и вспомогательные способы терапии, обеспечивает наиболее эффективное устранение болезни.
- Прогноз заболевания зависит от множества факторов, включая своевременную диагностику и адекватное лечение.
В завершение, важно отметить, что понимание патогенеза и дальнейшее изучение каждого из аспектов лечения помогает не только повышать качество медицинской помощи, но и совершенствовать профилактические меры. Таким образом, интеграция знаний и постоянное обновление информации являются основополагающими для успешного медицинского практикума.
Необходимо стремиться к постоянному совершенствованию методов диагностики и терапии, а также уделять значительное внимание индивидуальным особенностям пациентов. Только так можно добиться наилучших результатов в борьбе с заболеваниями.
Видео по теме:
Вопрос-ответ:
Какие основные симптомы наблюдаются при остром пиелонефрите?
Основные симптомы острого пиелонефрита включают внезапно возникшую лихорадку, озноб, боль в поясничной области, частое и болезненное мочеиспускание, а также возможное наличие мутной или с неприятным запахом мочи. Пациенты могут также жаловаться на общую слабость, тошноту и рвоту. Важно незамедлительно обратиться к врачу при появлении этих симптомов для проведения диагностики и назначения лечения.
Какое лечение обычно назначается при остром пиелонефрите?
Лечение острого пиелонефрита включает антибактериальную терапию, которая начинается сразу после постановки диагноза. Антибиотики выбираются с учетом предполагаемого возбудителя инфекции и чувствительности микроорганизмов. В острых случаях может понадобиться госпитализация для внутривенного введения препаратов. Дополнительно может быть рекомендован питьевой режим для промывания мочевыводящих путей и снижение интоксикации организма. В некоторых случаях могут назначить обезболивающие и жаропонижающие средства.
Может ли острый пиелонефрит перейти в хроническую форму при недостаточном лечении или его отсутствии?
Да, если острый пиелонефрит оставить без должного лечения, существует риск перехода болезни в хроническую форму. Хронический пиелонефрит характеризуется возвратными, часто бессимптомными эпизодами воспаления почек, которые со временем могут приводить к прогрессирующему ухудшению функции почек, гипертонии и другим серьезным осложнениям. Поэтому важно вовремя распознать и лечить острый пиелонефрит, следовать рекомендациям врача и полностью проходить назначенный курс терапии.
Какие методы диагностики помогают подтвердить острый пиелонефрит?
Для подтверждения диагноза острого пиелонефрита используются несколько методов диагностики. В первую очередь, это анализы мочи, такие как общий анализ мочи и посев мочи на микроорганизмы, которые позволяют выявить наличие инфекции и определить ее возбудителя. Кровяные тесты, включая общий анализ крови и биохимические показатели, также проводятся для определения уровня воспаления и функции почек. Визуализирующие методы, такие как УЗИ почек или компьютерная томография (КТ), могут использоваться для оценки состояния почек и выявления возможных осложнений, таких как абсцессы или камни в почках.