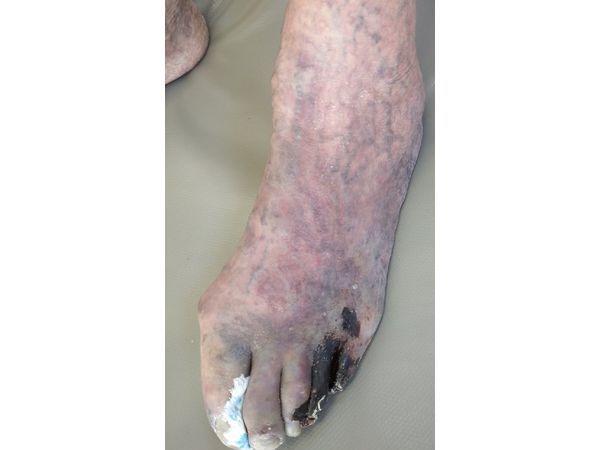
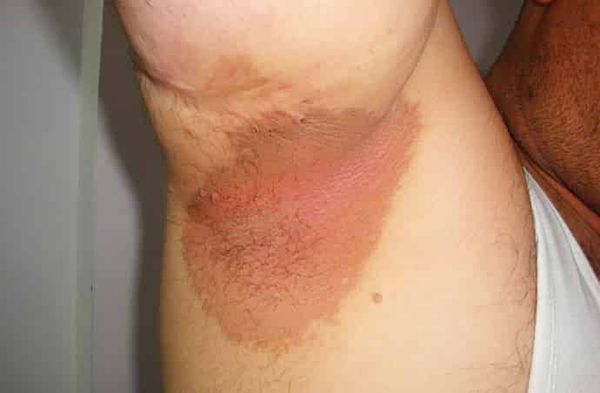
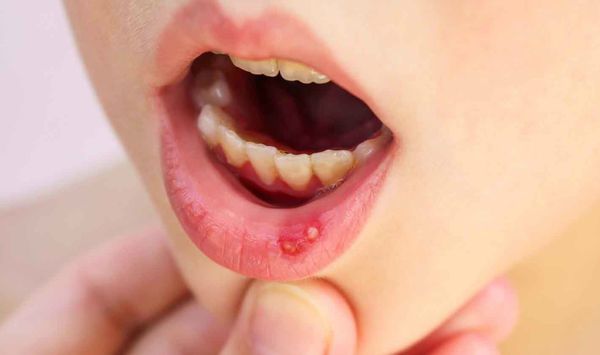
Жалобы
Анамнез
Обследование
- ЭХО сердца: фракция выброса более 55 % (норма);
- УЗИ вен ног: проходимость не нарушена;
- общий анализ крови: без патологических изменений.
Диагноз
Лечение
Заключение
Жалобы
В данной части статьи рассматриваются первичные сигналы организма о наличии проблем. Эти сигналы играют ключевую роль для врачей, помогая направить диагностику в нужное русло и выбрать наиболее эффективный метод тестирования и лечения.
Пациенты часто озвучивают свои проблемы, испытывая неудобства или боль в различных частях тела. Такие разного рода ощущения могут включать резкую боль, дискомфорт, чувство тяжести или давления. Также нередко пациенты упоминают усталость, слабость, снижение аппетита или другие общие симптомы, которые влияют на их самочувствие и качество жизни.
Особое значение имеют сигналы, которые могут указывать на хронические или внезапные состояния. Врачи обращают внимание на частоту, продолжительность и интенсивность описанных ощущений, а также на их возникновение в зависимости от времени суток или факторов, которые могут провоцировать их появление. Кроме того, важно учитывать и сопутствующие признаки, такие как изменение веса, лихорадка или другие аномалии.
Существуют и жалобы психологического характера, такие как чувство тревоги, депрессии или бессонница, которые могут существенно осложнить процесс диагностики и терапии. Персональный подход к описанию жалоб и внимательное отношение к каждому сигналу организма обеспечивают точное понимание состояния пациента и помогают установить оптимальный алгоритм дальнейшего обследования и лечения.
Таким образом, сбор и анализ жалоб – это первый и важнейший этап в установлении точного диагноза и выборе правильного лечебного пути. Передача точной информации о своих проблемах – залог успешной диагностики и выздоровления.
Обследование
Начальным этапом является физический осмотр, включающий визуальную оценку, пальпацию, перкуссию и аускультацию. Визуальный анализ позволяет заметить видимые изменения, как-то: отеки, кожные высыпания или асимметрии. Пальпация конкретных областей помогает выявить болезненные участки, уплотнения и другие изменения в тканях.
При перкуссии врач производит серию легких ударов по поверхности тела, чтобы определить состояние внутренних органов и полостей по характеру получаемых звуков. Аускультация, или выслушивание звуков, издаваемых внутренними органами, позволяет оценить работу сердца, легких и кишечника.
Следующим шагом является лабораторное тестирование. Проведение анализов крови, мочи и других биологических жидкостей позволяет определить наличие инфекции, воспалительных процессов, различных нарушений обмена веществ и других патологий. Специфические тесты могут использоваться для детектирования антител или антигенов.
Обследование часто включает в себя также инструментальные методы диагностики. Радиологические исследования, такие как рентген, КТ и МРТ, предоставляют детализированные изображения внутренних структур организма. Ультразвуковое обследование используется для оценки состояния органов и сосудов в реальном времени. Эндоскопические методики позволяют визуализировать внутренние поверхности полых органов, что особенно важно для диагностики заболеваний пищеварительной системы.
Для сложных случаев могут назначаться функциональные тесты, которые оценивают функциональную способность различных органов и систем организма. Примеры таких тестов включают в себя электрокардиографию (ЭКГ) для сердца и спирометрию для легких.
Диагноз
Диагностический процесс включает в себя несколько этапов. Сначала собираются данные о текущем состоянии пациента и истории его болезни. Затем происходит анализ полученных данных, сравнение симптомов с различными заболеваниями и проведение дополнительных исследований для уточнения картины болезни.
Рассмотрим основные методы, применяемые в диагностической практике:
| Метод | Описание |
|---|---|
| Клинический осмотр | Осуществляется врачом для оценки общего состояния, определения внешних признаков заболевания и обнаружения отклонений в функциях органов и систем |
| Лабораторные исследования | Включают анализы крови, мочи и других биологических жидкостей для выявления различных патологий и нарушений в организме |
| Инструментальные методы | Применяются для визуализации внутренних органов и структур (УЗИ, рентгенография, КТ, МРТ и прочие) |
| Функциональные тесты | Проводятся для оценки работы различных систем организма, таких как сердечно-сосудистая, дыхательная и другие |
Важно отметить, что эффективная диагностика требует комплексного подхода. Компиляция информации, полученной из различных источников, позволяет врачу создать полное представление о состоянии пациента и определить наиболее точный диагноз.
После постановки диагноза начинается этап разработки плана лечения. Правильная диагностика способствует выбору оптимальных методов терапии и повышает шансы на успешное выздоровление пациента. Поэтому значение диагностики в современной медицине трудно переоценить.
Дифференциальная диагностика
Дифференциальная диагностика представляет собой процесс, направленный на различение близких по симптоматике заболеваний. Достигается это путём последовательного исключения различных патологий для выявления истинной причины недомоганий. Важно тщательно рассмотреть все возможные варианты, чтобы избежать ошибок при постановке окончательного диагноза.
При проведении дифференциальной диагностики учитываются множество факторов, таких как возраст пациента, тщательная история болезни, результаты клинических исследований и лабораторных тестов. Особое внимание уделяется имеющимся у пациента хроническим заболеваниям, предыдущим операциям и семейному анамнезу, так как эти данные могут оказать значительное влияние на выбор диагностических мер.
Первоначально следует исключить наиболее опасные и жизнеугрожающие состояния. Для этого применяются методы экспресс-диагностики, помогающие быстро установить или отвергнуть наличие острых патологий. Важно понимать, что каждый симптом может быть проявлением сразу нескольких заболеваний, поэтому требуется глубокий анализ и системный подход.
Кроме того, необходимо учитывать возможность сопутствующих состояний, возникающих на фоне основного заболевания. Это особенно важно в случаях полиморбидности, когда у пациента одновременно присутствуют несколько патологических процессов. При этом важно учитывать взаимодействие различных заболеваний и их влияние друг на друга, что может существенно усложнить всю картину.
Важную роль в дифференциальной диагностике играют результаты визуализационных методов исследования, таких как ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Эти методы помогают получить детальную информацию о состоянии внутренних органов и структур организма, что позволяет точнее дифференцировать патологию.
На заключительном этапе производится интеграция всех полученных данных. Лечащий врач, обладая полной информацией, выносит окончательное заключение по состоянию пациента. Ошибки на любом из этапов дифференциальной диагностики могут привести к неверно назначенной терапии и ухудшению состояния пациента, поэтому важно соблюдать все протоколы и стандарты.
Таким образом, дифференциальная диагностика является важнейшим этапом в постановке точного диагноза, определяющим дальнейшую тактику лечения и прогноз заболевания. Правильное выполнение всех её этапов обеспечивает успешное выявление болезни и назначение соответствующего лечения.
Дифференциальная диагностика
Дифференциальная диагностика представляет собой важный этап в медицинской практике, который позволяет выявить истинное заболевание среди множества похожих патологий. Раздел основывается на выявлении отличительных признаков и симптомов, чтобы исключить другие возможные диагнозы и прийти к конечному, точному определению проблемы пациента. Ниже мы рассмотрим ключевые методы и подходы, применяемые в этой области.
Основной задачей дифференциальной диагностики является исключение заболеваний, имеющих схожие клинические проявления, но различный патогенез и лечение. В этом процессе врачи используют как клинические наблюдения, так и лабораторные и инструментальные методы исследования. При этом особое внимание уделяется анамнезу, в котором фиксируются все важные аспекты состояния пациента.
Применение различных методов – от опроса до сложных диагностических тестов – помогает врачам систематизировать информацию и выявить наиболее важные диагностические маркеры. Таким образом, дифференциальная диагностика становится ключевым шагом на пути к установлению верного диагноза и назначению адекватного лечения.
| Метод | Описание |
|---|---|
| Клинический осмотр | Первичный метод, включающий визуальный осмотр, пальпацию, перкуссию и аускультацию для выявления внешних симптомов заболевания. |
| Лабораторные исследования | Анализы крови, мочи, других биологических жидкостей, которые помогают выявить внутренние нарушения и маркеры заболеваний. |
| Инструментальные исследования | Методы такие, как УЗИ, МРТ, КТ, рентген, которые предоставляют визуальные данные о состоянии внутренних органов и тканей. |
| Анамнез | Сбор подробной информации от пациента о его истории болезни, симптомах, предыдущих заболеваниях и лечении. |
Каждый из представленных методов важен и ценен по-своему, так как они в совокупности дают полную картину состояния больного, что помогает точно определить характер патологии и проводить лечение с высокой эффективностью. Только комплексный подход к дифференциальной диагностике позволяет избежать диагностических ошибок и разработать наиболее подходящий план терапии для каждого конкретного пациента.
Профилактика
Профилактика играет ключевую роль в предотвращении развития и распространения заболеваний. Она направлена на минимизацию риска появления недугов и создание условий, способствующих укреплению здоровья и поддержанию нормального функционирования организма. Основные методы данной стратегии включают в себя множественные подходы и меры безопасности, направленные на обеспечение долгосрочного здоровья и благополучия людей.
Для облегчения восприятия информации, ниже приведена таблица с основными методами профилактики и их характеристиками:
| Метод профилактики | Описание |
|---|---|
| Здоровый образ жизни | Включает в себя правильное питание, регулярную физическую активность и отказ от вредных привычек. |
| Регулярные медицинские осмотры | Позволяют своевременно выявлять возможные заболевания и начинать лечение на ранних стадиях. |
| Вакцинация | Эффективный способ защиты от инфекционных болезней путем стимуляции иммунной системы организма. |
| Гигиена | Соблюдение правил личной и общественной гигиены способствует снижению риска заражения различными инфекциями. |
| Психологическое здоровье | Уход за психоэмоциональным состоянием, участие в стресс-менеджменте и получение консультаций специалистов. |
Каждый из этих методов направлен на укрепление защитных функций организма и снижение вероятности развития заболеваний. Постоянное и осознанное выполнение профилактических мер позволяет значительно улучшить качество жизни и продлить её продолжительность.
Необходимо помнить, что профилактика требует комплексного и систематического подхода. Только сочетая все указанные методы, можно достичь наилучших результатов в поддержании здоровья. Регулярное выполнение профилактических мероприятий также способствует формированию привычек, которые помогут оставаться здоровыми на протяжении всей жизни.
Профилактика
Предупреждение заболевания играет ключевую роль в поддержании здоровья и благополучия. Эффективные профилактические меры помогают существенно снизить риск развития болезней и сохранить активный образ жизни. В данной части мы рассмотрим основные стратегии, направленные на уменьшение вероятности возникновения данного недуга.
-
Здоровый образ жизни:
Важнейшим аспектом профилактики является ведение здорового образа жизни. Это включает в себя:
- Сбалансированное питание, богатое витаминами и минералами;
- Регулярные физические упражнения, направленные на поддержание тонуса мускулатуры и стабильной работы сердца;
- Полноценный сон, способствующий восстановлению организма;
- Избегание вредных привычек, таких как курение и чрезмерное употребление алкоголя.
-
Периодические медицинские осмотры:
Регулярное посещение врачей и прохождение плановых обследований позволяют выявить проблемы на ранних стадиях и своевременно принять меры для их устранения. Это включает:
- Ежегодные общие медицинские осмотры;
- Профилактические консультации у узких специалистов;
- Сдача анализов для контроля состояния организма.
-
Гигиена и санитария:
Соблюдение правил личной гигиены и санитарии существенно снижает вероятность развития различных заболеваний. Важно:
- Регулярно мыть руки с мылом, особенно перед едой и после посещения общественных мест;
- Использовать индивидуальные средства личной гигиены;
- Поддерживать чистоту в жилых помещениях и на рабочем месте.
-
Вакцинация:
Прививки играют значимую роль в предупреждении серьезных заболеваний. Осуществление плановой вакцинации по национальному календарю помогает защититься от инфекционных болезней и формирует коллективный иммунитет.
Соблюдение этих профилактических мер является важным шагом на пути к долгой и здоровой жизни. Регулярное выполнение рекомендаций специалистов и внимательное отношение к собственному здоровью помогут избежать многих проблем и сохранить активность на протяжении многих лет.
Заключение
Важно отметить, что раннее обращение за медицинской помощью и тщательный сбор анамнеза оказывают решающее значение для постановки точного диагноза и выбора оптимальной стратегии лечения. Тщательное обследование пациента позволяет выявить основные симптомы и их причинно-следственные связи, что служит фундаментом для дальнейших действий.
Дифференциальная диагностика помогает точнее определить природу заболевания, исключив возможные альтернативные причины схожих симптомов. Это, в свою очередь, способствует повышению эффективности лечения и снижению риска осложнений.
Следует подчеркнуть, что выбранные методы лечения должны базироваться на современных клинических рекомендациях и учитывают индивидуальные особенности каждого пациента. Только такой подход обеспечивает наибольшую вероятность успешного исхода терапевтических мероприятий.
Профилактика играет важную роль в поддержании здоровья и предотвращении развития болезненных состояний. Регулярные медицинские осмотры, здоровый образ жизни и соблюдение простых рекомендаций позволяют значительно снизить риск возникновения заболеваний.
Видео по теме:
Вопрос-ответ:
Как часто происходят переломы правой бедренной кости у пожилых людей?
Переломы бедренной кости, включая правую, часто встречаются у пожилых людей. Это связано с возрастными изменениями костной ткани, такими как остеопороз, который делает кости более хрупкими и подверженными повреждениям даже при незначительных травмах. Примерно 1 из 10 женщин и 1 из 20 мужчин старше 50 лет испытывают перелом бедра в течение своей жизни.
Какие современные методы лечения используются для восстановления после такого перелома?
На сегодняшний день существует несколько методов лечения переломов бедренной кости. Хирургическое вмешательство является основным способом лечения и включает интрамедуллярный остеосинтез или установку эндопротеза. После операции пациент проходит реабилитацию, включающую физиотерапию, специальные упражнения и медикаментозное лечение для улучшения костного обмена и профилактики осложнений. Современные методы обезболивания и индивидуальный подход к лечению позволяют добиться высоких результатов и снижения сроков восстановления.
Что следует учитывать при уходе за пожилым человеком, перенесшим перелом бедра?
Уход за пожилым человеком после перенесенного перелома бедра требует особого внимания и терпения. Необходимо следовать рекомендациям врача по организации режима дня и физической активности. Очень важна регулярная проверка состояния шва и контроль за возможными признаками инфекции. Родственник или сиделка должны помогать в выполнении физиотерапевтических упражнений и следить за правильным приемом лекарственных препаратов. И, конечно, необходимо поддерживать эмоциональное благополучие пациента, так как психологическая поддержка играет важную роль в процессе выздоровления.
Сколько времени занимает реабилитация после перелома бедренной кости у пожилых людей?
Сроки реабилитации после перелома бедренной кости могут варьироваться в зависимости от индивидуальных особенностей пациента и класса перелома. В среднем, начальный период восстановления занимает около 8-12 недель. В это время пациент учится ходить с опорой, выполняет специальные упражнения и проходит физиотерапию. Полный процесс реабилитации может занять несколько месяцев, а иногда и до года, чтобы восстановить прежний уровень физической активности. Ключевыми факторами успеха являются поддержка со стороны медицинских специалистов, правильное питание и психологический настрой пациента.