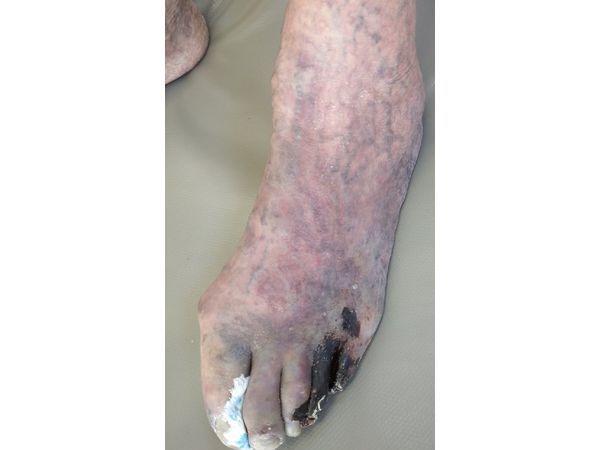
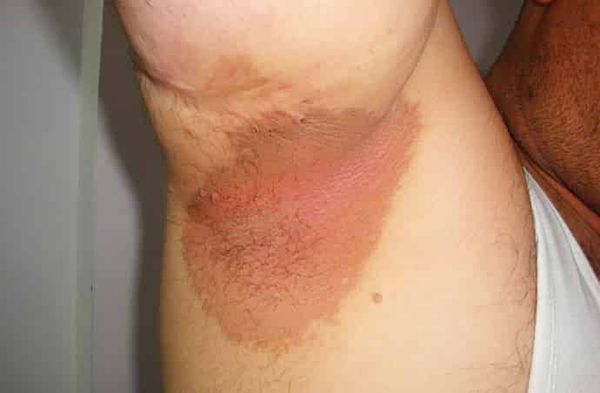
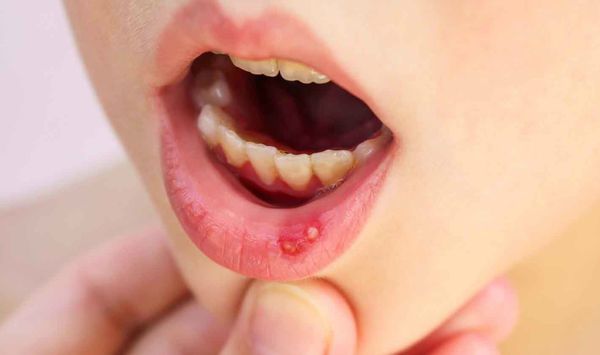
Жалобы
Анамнез
- признаки остеоартроза коленных суставов II–III степени;
- сращение после перелома правой бедренной кости;
- двухсторонний коксартроз II степени.
- краевые наросты по контурам пяточных костей;
- вальгус больших пальцев;
- подозрение на кистозную перестройку головки большого пальца правой стопы;
- субхондральный склероз суставных поверхностей, сужение суставных щелей и минимальные краевые костные разрастания на стопах и кистях.
Обследование
- межфаланговые суставы деформированы;
- умеренно-пассивные движения на уровне проксимальных и пястно-фаланговых суставов ограничены;
- активные движения всех пальцев ограничены;
- есть глубокие рубцы под кожей левой ладони (апоневроз);
- возникает боль при рукопожатии, кисти полностью в кулак не сжималась;
- есть послеоперационные рубцы на обеих ладонях.
- правый сустав деформирован, левый — нормальной формы;
- при прощупывании болезненны по всей поверхности;
- пассивные и активные движения ограничены, вызывают боль.
- средний объём тромбоцитов — 7,30 фл (ниже нормы);
- лимфоциты — 40,40 %, 2,10×10/л (ниже нормы);
- моноциты — 8,10 %, 0,42×10/л (выше нормы);
- скорость оседания эритроцитов (СОЭ) — 29 мм/ч (выше нормы);
- мочевая кислота — 810,70 (выше нормы);
- С-реактивный белок в сыворотке крови — 16,8 мг/л (выше нормы);
- креатинин — 130,61 мкмоль/л (выше нормы);
- общий холестерин — 5,53 ммоль/л (выше нормы);
- триглицериды — 1,98 ммоль/л (выше нормы);
- липопротеины низкой плотности (ЛПНП) — 3,64 ммоль/л (выше нормы);
- мочевая кислота в крови — 640,90 мкмоль/л (выше нормы);
- РФ — 0,1 МЕ/мл (норма);
- средний объём тромбоцитов — 7,30 фл (ниже нормы);
- моноциты — 12,70 %, 1,41×10/л (выше нормы);
- СОЭ — 35 мм/ч (выше нормы).
Диагноз
Лечение
Заключение
Профилактика
Преодоление и предупреждение нежелательных состояний и заболеваний требуют комплексного подхода. Важно учитывать множество факторов, влияющих на вероятность их появления. Комплекс мер направлен на минимизацию риска и укрепление здоровья.
Один из главных аспектов заключается в поддержании здорового образа жизни. Регулярные физические упражнения повышают устойчивость организма к различным угрозам. Активность способствует улучшению общего самочувствия и снижению вероятности ряда хронических заболеваний.
Не менее важную роль играет сбалансированное питание. Употребление продуктов, богатых витаминами и минералами, помогает укреплять иммунную систему и обеспечивает организм необходимыми ресурсами для борьбы с возможными патологиями. Снижение потребления сахара, соли и жиров также является ключевым элементом поддержания здоровья.
Важность своевременной вакцинации трудно переоценить. Современные вакцины позволяют эффективно противодействовать многим заболеваниям, которые ранее представляли серьезную угрозу жизни и здоровью. Вакцинация обеспечивает долговременную защиту и формирует иммунитет к опасным инфекциям.
Регулярные медицинские обследования являются необходимой частью профилактики. Своевременные визиты к врачу позволяют выявить ранние симптомы заболеваний, что повышает шансы на успешное и быстрое лечение. Скрининговые программы и другие методы диагностики играют важную роль в обнаружении заболеваний на ранних стадиях.
Профилактика также включает отказ от вредных привычек. Курение, употребление алкоголя и наркотических веществ существенно повышают риск развития различных патологий. Избавление от этих привычек и формирование здоровых поведенческих моделей способствует снижению вероятности возникновения серьезных проблем со здоровьем.
Особое внимание следует уделять гигиене. Простые действия, такие как регулярное мытье рук, соблюдение чистоты в доме, правильное обращение с продуктами питания, снижают риск инфекционных заболеваний. Гигиенические нормы и правила помогают предотвратить распространение патогенов и защищают не только индивидуально, но и общественное здоровье.
Важно помнить, что профилактика – это постоянный процесс, требующий внимания и усилий. Объединение вышеперечисленных мер создает основу для долгосрочного поддержания хорошего самочувствия и повышения качества жизни.
Видео по теме:
Вопрос-ответ:
Как связаны ревматоидный артрит и травмы?
Ревматоидный артрит (РА) — это хроническое аутоиммунное заболевание, при котором иммунная система человека атакует здоровые ткани суставов, вызывая воспаление и боль. Травмы могут обострить симптомы ревматоидного артрита или даже стать триггером для его развития. В некоторых случаях травмы усиливают воспалительный процесс, что приводит к ускоренному повреждению суставов. Поэтому важно не игнорировать травмы и искать дополнительное медицинское обследование для исключения или подтверждения наличия РА.
Какие симптомы могут указывать на то, что скрытый ревматоидный артрит проявился после травмы?
После травмы могут проявляться следующие симптомы, указывающие на возможный ревматоидный артрит: постоянная боль в суставе, отек, скованность движений, особенно по утрам, покраснение кожи вокруг воспаленного сустава, уменьшение подвижности. Если эти симптомы не исчезают после стандартного лечения травмы, рекомендуется проведение дополнительного медицинского обследования, включая анализы крови на наличие воспалительных маркеров и РА.
Как проводится диагностика ревматоидного артрита после травмы?
Диагностика ревматоидного артрита после травмы включает в себя несколько этапов. Врач сначала проводит физикальное обследование, оценку симптомов и обсуждение истории болезни пациента. Для подтверждения РА могут быть назначены лабораторные анализы, такие как измерение уровня ревматоидного фактора, анти-ЦЦП антител и маркеров воспаления (С-реактивный белок, СОЭ). Дополнительно могут использоваться методы визуализации, такие как рентген, МРТ или ультразвуковое исследование суставов, чтобы увидеть изменения и повреждения в суставах.
Может ли операция, связанная с травмой, усугубить течение ревматоидного артрита?
Операции, особенно связанные с суставами, могут повлиять как положительно, так и отрицательно на течение ревматоидного артрита. В некоторых случаях хирургическое вмешательство помогает устранить структурные повреждения сустава и улучшить его функцию. Однако хирургия может также вызвать дополнительное воспаление и стресс для организма, что может обострить симптомы РА. Важно, чтобы хирурги и ревматологи работали в тесной координации, чтобы минимизировать риски и обеспечить оптимальные результаты лечения для пациентов с РА.