Болезненные ощущения в боку сопровождалась подъёмом температуры.
Но к моменту поступления состояние немного улучшилось, так как пациент принял спазмолитик и противовоспалительный препарат (Но-шпу и Парацетамол).
В 2007 году проходил плановое УЗИ органов брюшной полости, в ходе которого у него случайно нашли
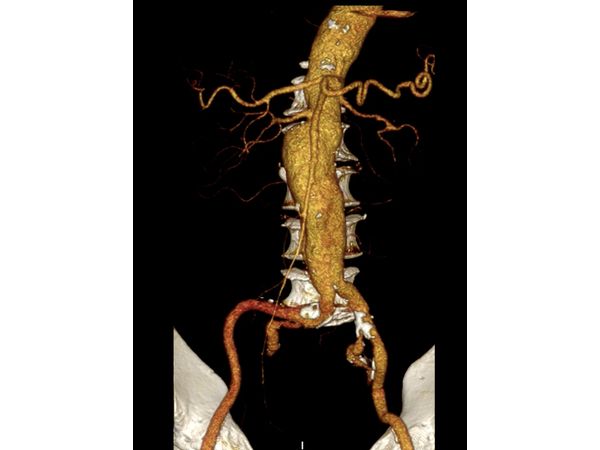
аневризму брюшного отдела аорты (расширение в стенке сосуда). После этого пациенту рекомендовали постоянно наблюдаться у сердечно-сосудистого хирурга. По данным контрольной МСКТ-аортографии от 2 сентября 2021 года, максимальный диаметр аневризмы брюшной аорты составил 57 мм.
В ноябре 2014 года у мужчина обращался к кардиологу по месту жительства из-за слабости, головокружения и перебоев в работе сердца. Холтеровское мониторирование ЭКГ зарегистрировало паузы 3,5 секунд, урежение ритма до 30 ударов в минуту и желудочковые экстрасистолии по типу бигеминии (когда экстрасистола возникает после каждого нормального сокращение сердца) с урежением ритма до 25 секунд. Пациента госпитализировали и диагностировали ему
АВ блокаду III степени (электрический импульс не доходит от предсердий к желудочкам сердца) и синдром слабости синусового узла. Мужчине имплантировали двухкамерный элекрокардиостимулятор в режиме DDD с базовой частотой 50 импульсов в минуту: один электрод установлен в правом предсердии, а второй — в правом желудочке.
В декабре 2020 года УЗИ органов брюшной полости выявило
камни желчного пузыря. КТ от 6 сентября 2021 года показала расширение желчных протоков, множественные конкременты в просвете желчного пузыря и единичный камень размером до 10 мм в общем желчном протоке. 30 сентября пациенту установили пластиковый стент, чтобы восстановить проходимость общего желчного протока.
Операция прошла хорошо, но в декабре 2021 года у мужчины случился первый приступ боли в правом подреберье, который сопровождался повышением температуры до 38 °С и ознобом. От симптомов удалось избавиться с помощью Но-шпы и Парацетамола.
Приступ повторился 24 апреля 2022 года, из-за чего мужчину госпитализировали. 27 апреля пациенту удалили пластиковый стент, а на следующий день — камни желчного протока. Вмешательства прошли без осложнений. После этого стали решать вопрос о дальнейшей тактике лечения, а именно об устранении аневризмы.
Пациент рос и развивался соответственно возрасту и полу, в умственном и физическом развитии не отставал от сверстников.
За месяц до обращения в больницу пациент не выезжал за пределы России и не общался с людьми, которые болели или могли быть переносчиками
коронавирусной инфекции. Экспресс-тест на COVID-19 также не обнаружил заболевания. Антитела к
ВИЧ, реакция на
сифилис,
гепатит B и
С отрицательные.
Пациент наблюдается у уролога по месту жительства по поводу доброкачественного разрастания тканей простаты, а также принимает Тамсулозин по 0,4 мг в сутки. Уровень простатического специфического антигена (ПСА) не определяли.
В течение последних 30 лет пациент отмечал повышение артериального давления до 180/100 мм рт. ст. при привычных значениях 115–120/70–80 мм рт. ст., однако препараты, понижающие давление, на постоянной основе не принимал.
В правой части паха появилась вправимая грыжа размером 6×8 см. Хирург по месту жительства рекомендовал её удалить. В 2007 году пациенту также вырезали
паховую грыжу слева.
Мужчина находился в ясном сознании, ориентировался во времени и пространстве, шёл на контакт. Кожа чистая и сухая. Температура тела — 36,4 °С. Телосложение пропорциональное. Вес 82 кг при росте 176 см. Площадь поверхности тела — 1,98 м. Индекс массы тела (ИМТ) — 26,47 (избыточный вес).
Дыхание нормальное, свободное, через нос, без хрипов. Частота — 16 вдохов и выдохов в минуту. Частота сердечных сокращений (ЧСС) — 66 ударов в минуту. Артериальное давление — 110/70 мм рт. ст. Тоны сердца ритмичные, шумов не было.
Пульсация:
- на лучевых и общих бедренных артериях — наполненная и симметричная;
- на подколенных артериях — ослаблена с обеих сторон;
- на задней тибиальной артерии (располагается выше подколенной) — слева ослаблена, справа отсутствует;
- на передних тибиальных артериях — справа удовлетворительная, слева не определяется;
- на артериях тыловой части стопы — ослаблена с обеих сторон.
Щитовидная железа не увеличена, перешеек не прощупывается, без уплотнений. Глазные симптомы Гефе, Мебиуса и Штельвага отрицательные, что исключило
тиреотоксикоз.
По результатам ЭКГ, ритм — навязанный электрокардиостимулятором, ЧСС — 55 ударов в минуту.
УЗИ артерий ног не выявило патологических сбросов в области правой паховой области (на уровне зоны доступа). Кровоток в проекции магистральных артерий в норме. Кровоток в венах фазный — синхронизирован с фазами дыхания.
По УЗИ органов брюшной полости:
- правая почечная артерия проходима;
- линейная скорость кровотока — 70 см/с;
- разница между фазами сердечного цикла (индекс резистентности, RI) — 0,8;
- сосудистый рисунок правой почки в норме;
- в правой паховой области отмечается полоска неоднородной жидкости толщиной до 8 мм;
- в области правого канала — петли кишки и сальник;
- стенки кишки не утолщены, сокращение активное;
- в правой половине мошонки небольшое количество жидкости толщиной до 1,5 см.
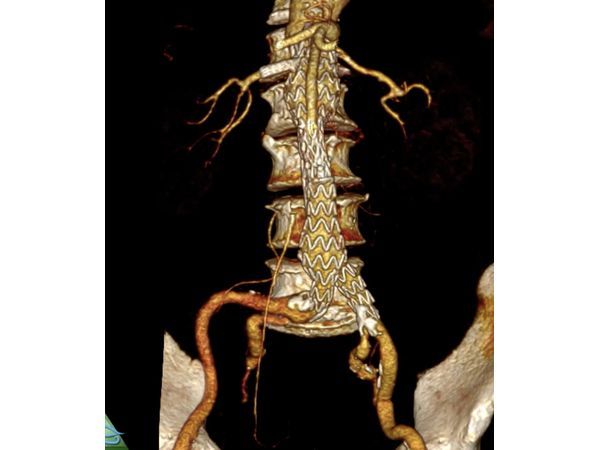
Учитывая возраст пациента и сердечные патологии, открытое вмешательство на аорте могло привести к серьёзным осложнениям, поэтому мужчине провели малотравматичную операцию: стентрование брюшной аневризмы аорты.
Несмотря на короткую шейку аневризмы, т. е. небольшой участок нормальной аорты перед её расширение, операция прошла без особенностей и длилась 114 минут.
Уже на следующие сутки пациент мог самостоятельно передвигаться. Через 3 дня его в удовлетворительном состоянии выписали из стационара.
Контрольная компьютерная томография подтвердила чёткую позицию эндопротеза и выключение аневризмы из системного кровотока.
Аневризма аорты встречается примерно у 5 % пациентов старше 65 лет. Эта патология опасна своим разрывом, который в 90 % случаев приводит к смерти. Коварство болезни заключается в том, что до разрыва у пациентов нет симптомов и их мало что беспокоит.
Стентирование аневризмы — малотравматичный способ лечения патологии аорты. Особенно она подходит для возрастных пациентов с выраженной сопутствующей патологией, как в этом клиническом случае.
Большинство пациентов с аневризмой брюшной аорты могут долгое время не испытывать ярко выраженных симптомов. В этом конкретном случае пациент жаловался на специфические боли в области живота, которые иногда распространялись на спину. Также он отмечал постоянное чувство пульсации в брюшной полости, особенно после физических нагрузок.
В данном случае операция по стентированию аневризмы брюшной аорты была выбрана из-за меньшей инвазивности и более быстрого восстановления после процедуры, что особенно важно для пожилых пациентов с повышенным риском осложнений. Операция была проведена под местной анестезией, и через небольшой разрез в бедренной артерии был введен стент-графт, который позволил укрепить стенки аорты и предотвратить дальнейшее увеличение аневризмы. Пациент быстро пошел на поправку и смог вернуться к обычной жизни спустя несколько недель после лечения.